Инфекционные заболевания – это заболевания, вызванные патогенными микроорганизмами. Этими заболеваниями человек заражается от другого человека или от животных, птиц, рыб.
Инфекционные заболевания могут быть единичными и массовыми. Быстро распространяющиеся заболевания, охватывающие большое количество людей, вызывают эпидемии. Эпидемии, охватывающие несколько континентов, называются пандемиями.
Для инфекционных заболеваний характерна возможность заражения, склонность к распространению, в большинстве случаев цикличность заболеваний, образование иммунитета. Иногда больные могут остаться переносчиками инфекции, или заболевание может перейти в хроническую форму.
Инфекционные заболевания лечат специфическими лечебными средствами, воздействующими на возбудителей болезни. Это химические препараты, антибиотики, сыворотки и др. Для течения болезни имеет большое значение водно-солевой баланс, соответствующее питание больного и уход. Для профилактики инфекционных заболеваний широко используют иммунизации – прививки.
Инфекционные заболевания разделяются на 4 группы:
- кишечные,
- дыхательных путей,
- крови,
- кожных покровов.
Кишечные инфекции распространяются с зараженной испражнениями водой, пищевыми продуктами, с загрязненных рук (рис. 1). К этой группе принадлежат: пищевые токсикоинфекции, дизентерия, брюшной тиф, холера.
Инфекции дыхательных путей распространяются воздушно-капельным путем, с пылью (рис. 2). Возбудители болезни паразитируют в слизистой верхних дыхательных путей. К этой группе заболеваний принадлежат грипп, дифтерия, скарлатина, менингококковая инфекция, эпидемический паротит и др.
Возбудители инфекционных заболеваний крови паразитируют в системе кровообращения. Возбудитель в кровь здорового человека попадает при укусе насекомых (вшей, блох, комаров, москитов), насосавшихся зараженной крови (рис. 3). К этой группе инфекционных заболеваний принадлежат малярия, желтая лихорадка, болезнь Лайма, лихорадка Денге и др.
В случае инфекций кожных покровов возбудитель проникает через повреждения кожных покровов (кожу, слизистые) или поврежденные мягкие ткани. К этой группе инфекций относятся столбняк, рожа, сибирская язва и др.
Всех лиц, заразившихся инфекционным заболеванием или с подозрением на инфекционное заболевание, на судне следует изолировать, чтобы болезнь не распространилась. Следует помнить, что каждый больной, страдающий от поноса, может оказаться разносчиком инфекции. Чтобы преградить путь распространению инфекции, очень важно правильно провести дезинфекцию выделений больного, его вещей, помещения.
В случае каждого инфекционного заболевания следует организовать радиоконсультацию с врачом.
Грипп
Вирусное заболевание с эпидемическим типом распространения, для которого характерно острое протекание, кратковременное повышение температуры, общий токсикоз и воспаление органов дыхания.
Возбудителями гриппа являются вирусы гриппа разных типов. Передача инфекции происходит воздушнокапельным путем. Вследствие интенсивного распространения вируса, его высокой восприимчивости людьми, кратковременности скрытого (инкубационного) периода, заболевание в короткие сроки может охватить весь коллектив.
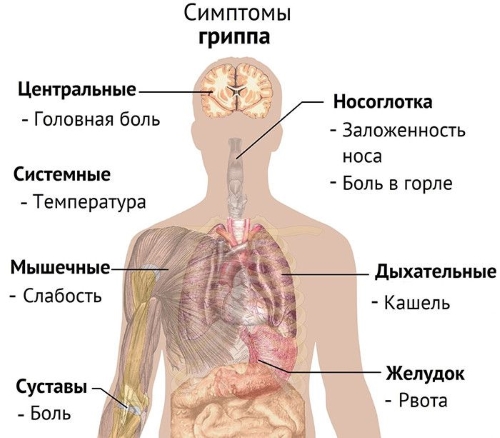
Инкубационный период длится 12-24-48 часов. Возникают озноб, ощущение “разбитости” во всем теле, сильная головная боль, боли в мышцах. Начинает першить в горле, закладывает нос, возникают кашель, насморк, чихание, светобоязнь, слезотечение. Лицо и глаза покрасневшие. Пульс частый. При движении глаз ощущается боль в глазном яблоке. На губах и на носу могут образоваться мелкие пузырьки, которые затем превращаются в струпья. Через 2-3 дня боли в мышцах прекращаются, самочувствие улучшается, но слабость может сохраняться в течение длительного времени. Температура держится в течение 3-5, реже – 7 дней, но в случаях возникновения осложнений (пневмония, отит, гайморит, поражения почек, мозга и др.), она может долго держаться повышенной.
Лечение
Постельный режим. Больного постараться изолировать в отдельной каюте или изоляторе. Обильное теплое питье (чай, молоко с медом, соки). Назначают аспирин по 1-2 таблетке (0,5-1 г) 2-3 раза в день после еды. Можно наряду с аспирином назначить парацетамол по 1 таблетке (0,5) 2-3 раза в день, особенно при высокой температуре и головной боли. Назначить димедрол 0,05 2 раза в день. Рекомендуется витамин С до 3 г в день.
Если температура в течение 3 дней не снижается, общее состояние больного не улучшается, можно подозревать возникновение вторичной инфекции. В таких случаях назначают антибиотики: ампициллин по 2 таблетке (0,5) 4 раза в день или доксициклин по 1 капсуле (0,1) 1-2 раза в день. При подозрении на пневмонию, острый бронхит, антибиотики назначают внутримышечно (гентамицин по 0,08 2 раза в день). От насморка назначают капли нафтизина, мазь колдистана, от кашля – лазолван, тусупрекс.
Пищевые токсикоинфекции
Пищевые токсикоинфекции вызываются бактериями и их токсинами при попадании с пищей в желудочнокишечный тракт человека. В большинстве случаев это сальмонеллы, стафилококки, кишечные палочки, реже палочки ботулизма. Микробы попадают в продукты питания при несоблюдении элементарных санитарных правил обработки, приготовления и транспортировки продуктов питания, а также при несоблюдении сроков реализации, температурного режима в морозильных камерах, правил личной гигиены.
Основным источником сальмонеллезной инфекции являются инфицированные домашние животные (крупный рогатый скот, свиньи, собаки, кошки), грызуны, а также водные птицы и рыбы. Передача инфекции происходит при употреблении в пищу мяса больных животных. Мясо может быть заражено и при разделке туши здорового животного, если при этом не соблюдаются правила его хранения, обработки, температурного режима, гигиенических требований (при хранении мяса в складах, где есть мухи, крысы). Могут представлять опасность и продукты, не подвергшиеся должной термической обработке – плохо прожаренные мясные и рыбные блюда (блинчики с мясом, паштеты и др.). В этих случаях сальмонеллы не только не успевают погибнуть, но даже сохраняют способность к размножению. Иногда продукты питания инфицируются загрязненными инструментами (мясорубки, ножи, разделочные доски), если их используют как для сырого, так и для вареного мяса. Причиной сальмонеллезов могут стать и молочные продукты, яйца, яичный порошок.
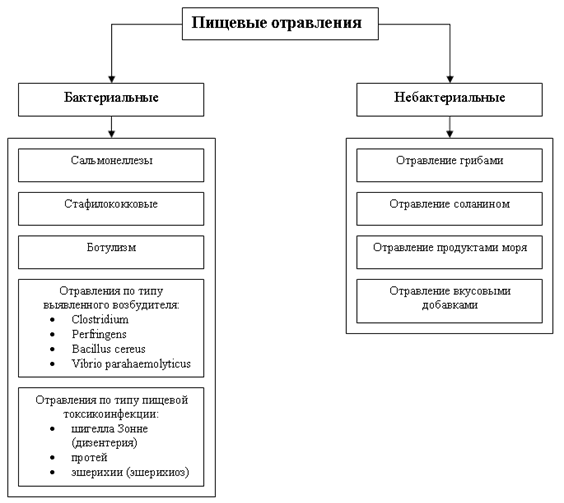
Источником стафилококковой интоксикации в основном являются люди, страдающие гнойными кожными заболеваниями, ангиной. Участвуя в процессе приготовления пищи и не соблюдая требований гигиены, они могут заразить молоко, мороженое, майонез, пирожные, кремы, представляющие собой наиболее благоприятную среду для размножения стафилококков.
Первые признаки заболевания проявляются через 2-30 часов после принятия пищи. Болезнь начинается остро, с рвоты, боли в области желудка, озноба, повышения температуры до 38,5-40 градусов С, головной боли. Стул жидкий, водянистый (3-15 раз в сутки). В тяжелых случаях снижается кровяное давление, может развиться коллапс. Если лечение своевременно не начато, больной может умереть.
Ботулизм возникает при употреблении в пищу некачественно приготовленных мясных, рыбных, овощных, грибных консервов, а также копченых мясных продуктов, копченой, соленой, сушеной рыбы (особенно красной рыбы). Заражение рыбы происходит вследствие повреждения кишечника и попадания его содержимого в мясо. Первые признаки заболевания, в зависимости от дозы токсина, могут проявиться через 2 часа – 2 суток с момента попадания инфекции, а иногда и через 10 дней. Сначала возникает общая слабость, ощущение сухости во рту, вздутие живота, тошнота, рвота. Температура как правило остается нормальной. Через 3-4 часа возникает головная боль, двоение в глазах. При попытке читать больной замечает, что строчки и буквы “разбегаются”, двоятся, видны как бы в тумане. Часто больной не может посмотреть в сторону и вверх. При осмотре больного отмечается косоглазие, опущение глазных век, часто неравномерное расширение зрачков. Глотание затруднено, слабеет и сипнет голос, речь становится тихой и невнятной. Больному тяжело держать голову. В тяжелых случаях нарушается дыхание.
Лечение
Срочное промывание желудка до тех пор, пока вода не станет абсолютно чистой. В конце промыть 5 % содовым раствором или слабым раствором калия перманганата. Дать внутрь солевое слабительное (сульфат магния). Можно назначить таблетки левомицетина по 0,5 или капсулы интефрикса по одной 4 раза в день. Больного срочно госпитализировать в ближайшем порту.
При лечении других пищевых токсикоинфекций также срочно промывается желудок водой или слабым раствором калия перманганата. Для больного с рвотой полезно и более позднее промывание желудка, даже на 2-5 день заболевания. Для очищения кишечника назначают 25 г сульфата магния (растворить в стакане кипяченой воды и дать выпить), ставят очистительную клизму. После этих процедур больному можно дать чая без сахара, кипяченой воды, несладкого киселя в количестве 2-3 литра в день порциями по 50-100 мл каждые 15-30 минут. Для поддержания температуры больного к конечностям прикладывают грелки. Когда у больного прекращается рвота, но еще держится температура, назначают интефрикс по 1 капсуле 4-6 раз в день или левомицитин в таблетках по 0,5 4 раза в день. Для восстановления солевого баланса рекомендуется теплая минеральная вода или специальные растворы, изготовленные из “Регидрона”, “Оралита”, “Гастролита”.
Больному запрещается черный хлеб, молоко, овощи и фрукты, рекомендуется мясной бульон, кефир, крупяные каши, молотое мясо, печенье.
В тяжелых случаях обязательна госпитализация.
Дизентерия
Возбудителем заболевания является дизентерийная бактерия. Это заболевание характеризуется общей интоксикацией и поражением толстого кишечника. Возбудители болезни распространяются с пищей, водой, их разносят мухи на своих лапках. Любое нарушение санитарно-гигиенических норм и санитарно-технологического режима в пищеблоках может распространить эту болезнь в коллективе. Особенно опасно, когда страдающие легкой формой дизентерии лица участвуют в приготовлении пищи.
Инкубационный (скрытый) период длится 1-5 дней. Наиболее типично острое начало болезни: боль в нижней части живота, жидкий стул 3-4 раза в сутки и чаще, кал с примесью крови и слизи. Возможны тошнота, рвота, общая слабость, вялость, озноб, ухудшение аппетита, высокая температура, головные боли, нарушения сердечной деятельности. Часто кал становится похож на комочек слизи с прожилками крови – “дизентерийный пленок“, его объем едва достигает 5-10 мл. Боль в животе может становиться мучительной и усиливаться перед дефекацией. Очень характерны тенезмы (позывы на дефекацию).
Лечение
Больного с подозрением на дизентерию изолировать. Строго соблюдать требования ухода за инфекционным больным. Обильное питье: чай, минеральная вода, кисель.
Если нет возможности госпитализировать больного в ближайшем лечебном учреждении, назначить интетрикс по 1 капсуле 4-6 раз в день или фурасолидон по 2 таблетки (0,1) 4 раза в день, или левомицетин по 0,5 4 раза в день в течение 4-5 дней. Если после проведенного лечения понос продолжается, назначить коапецтате или смекту, или имодиум. Для улучшения пищеварения назначают ферменты – фестал по 1 таблетке 3 раза в день во время еды.
Организовать радиоконсультацию с врачом-инфектологом.
Брюшной тиф
Принадлежит к группе инфекционных кишечных заболеваний, возбудителями которого являются бактерии брюшного тифа. Основной путь передачи – с водой, реже – с пищей и при контактах. Болезнь очень распространена в большинстве стран тропической зоны.
| Диагностика брюшного тифа | |||
|---|---|---|---|
| Симптомы | 1-я неделя | 2-я неделя | 3-я неделя |
| Наводящие | t-кривая | t-кривая | – |
| Тифозный язык | Тифозный язык St. typhosus | ||
| Головная боль | Головная боль Синдром Филипповича | ||
| Бесоница | Бесоница | ||
| Метеоризм | Метеоризм | ||
| Гепатоспленомегалия | Гепатоспленомегалия | ||
| Опорные | Эпиданамнез | Эпиданамнез | Эпиданамнез |
| Брадикардия | Брадикардия Розеолы | Брадикардия Розеолы | |
| Лейкопения с лимфоцитозом и анэозинофилией | Лейкопения с лимфоцитозом и анэозинофилией Дикротия Реакция Видаля РПГА | Лейкопения с лимфоцитозом и анэозинофилией Дикротия Реакция Видаля РПГА | |
| Решающие | ГК | ГК | ГК |
| БК | БК | БК | |
| СК | СК Розеолокультура | СК Розеолокультура КК, УК, БК | |
Инкубационный (скрытый) период длится 7-21 день. Болезнь проявляется постепенно: больной ощущает недомогание, головную боль, нарушаются сон и аппетит, жидкий стул или запор, иногда возникает рвота. Уже в первые дни повышается температура, на 6-8 день она достигает 39-40 градусов С, хотя у некоторых больных такая температура возникает уже на 2-3 день. На 7-8 сутки все проявления заболевания достигают максимальной точки, лицо бледное, безучастное, сильная слабость. Бессонница, язык обложен, на языке видны отпечатки зубов. Живот вздут, печень и селезенка увеличены. На 9 день на коже живота и груди образуются выпуклые пятна размером 3-4 мм в диаметре, исчезающие при надавливании. Их число невелико, но в последующие дни одни исчезают, а другие появляются. На 20 день заболевания, иногда позже, самочувствие улучшается. По прошествии 4-5 недель с начала заболевания температура нормализуется. Возможны осложнения (воспаление легких, кишечное кровотечение, прободение кишечника, перитонит). Они представляют угрозу для жизни больного.
Лечение
Больного с подозрением на брюшной тиф изолировать. Строго соблюдать требования к уходу за инфекционным больным. Больному показаны покой и постельный режим. Назначают щадящую диету. Следует избегать грубой, содержащей большое количество целлюлозы, трудно перевариваемой пищи (черного хлеба, капусты, гороха, копченого мяса). Употреблять только жидкую, молотую пищу. Постоянно следить за стулом и мочевыделением больного. При задержке стула через день ставить клизму. Диета и режим являются важными факторами для предупреждения осложнений брюшного тифа (прободения кишечника или кровотечения).
Если больного невозможно срочно госпитализировать в ближайшем лечебном учреждении, назначают левомицетин по 0,5 4 раза в день в течение всего периода повышения температуры, затем еще в течение 10-12 дней. Можно назначить ампициллин по 2 таблетке (0,5) 4 раза в день. При головной боли и высокой температуре назначают парацетамол по 0,5 2-3 раза в день.
Дальнейшее лечение больного возможно только в лечебном учреждении.
Вирусный гепатит
В настоящее время известны пять вирусов, могущих вызвать различные вирусные воспаления печени – гепатиты. Наиболее распространены из них вирусы А, В и С.
Гепатит А. Источник инфекции – больной человек, разносящий вирус с фекалиями. Заражение происходит при попадании возбудителей в пищеварительный тракт с инфицированными продуктами питания (молоком, водой, салатом), а также от инфицированных фекалиями больного рук и вещей. Болезнь могут распространять мухи. Самыми опасными являются больные в конце инкубационного периода, т. е. до того, как кожные покровы пожелтеют. Гепатит А начинается остро: высокая температура, головная боль, слабость. Заболевание напоминает грипп. Позднее у больного желтеют кожа и глаза. Встречаются и безжелтушные формы заболевания. Болезнь не является очень опасной, практически все достигают полного выздоровления. Осложнения, переход в хроническую форму также почти не встречаются.
Источник: Freeimages.com
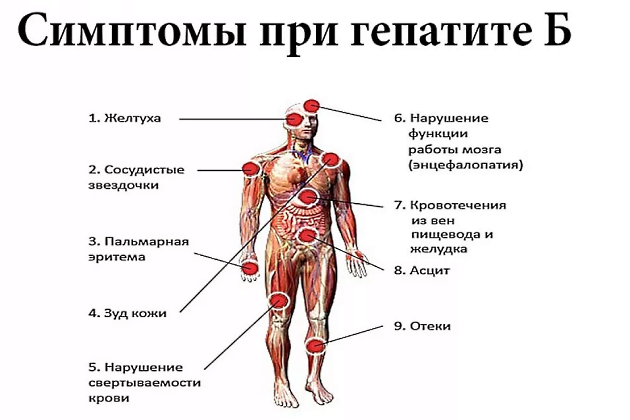
Гепатит В – гораздо более опасное заболевание, чем гепатит А. Вирус гепатита В может вызвать цирроз печени или первичный рак печени. Заражение происходит при попадании вируса из крови зараженного человека в кровь здорового человека. Это может произойти во время различных медицинских процедур при использовании нестерильных игл, инструментов, инфицированных кровью больного человека, а также при переливании инфицированной крови вирус гепатита В в печени размножается, оттуда попадает в кровь и некоторые виды выделений – слюну, слизистую влагалища, сперму. Вследствие этого гепатитом В можно заразиться и во время полового контакта. Женщины, болеющие в период беременности или являющиеся вирусоносителями, могут заразить своего ребенка. 90 % заразившихся в утробе детей заболевают гепатитом и на всю жизнь остаются вирусоносителями.
Больные, страдающие гепатитом В, в обязательном порядке госпитализируются. Если болезнь не переходит в хроническую форму, функция печени восстанавливается в течение 5-6 месяцев. Все больные являются диспансерными, их наблюдают, затем применяют санаторное лечение.
Гепатит С. Вирус обнаружен лишь в 1989 году. Путь заражения гепатитом С тот же, что и у гепатита В, однако гепатит С чаще, чем гепатит В, переходит в хроническую форму.
Лечение
Больного с любой формой гепатита изолируют, назначают постельный режим. Необходимо строго соблюдать требования к уходу за инфекционными больными. Назначают растительно-молочную диету. Запрещается употребление алкоголя, приправ, острых, жирных и копченых блюд. Обильное питье: сладкий чай, некислые соки, минеральная вода, витамины. Больного нужно обязательно госпитализировать.
Столбняк
Столбняк – распространяется контактным путем через повреждения кожи (колотые, резаные и другие раны, ожогиОказание первой помощи при электротравмах, ожогах и утоплении, отморожения и др.). Особенно опасны глубокие раны с размозженными тканями, поскольку возбудитель при отсутствии кислорода размножается и выделяет очень сильный токсин. Столбнячные бациллы могут в течение длительного времени пребывать в спороносной форме в почве, иле и т. д., однако активизация жизнедеятельности и размножение происходит в кишечнике человека или животного. Инкубационный период длится от 2-3 дней до 1 месяца. Возникают недомогание, тупая болезненность в области раны, вследствие тонического нарушения жевательных мышц затруднено раскрытие рта и жевание. Позднее возникает напряжение мышц тела и конечностей. В это время больной принимает вынужденное положение (голова запрокинута, живот сильно напряжен). Иногда тело дугообразно выгибается, глаза полузакрыты, уголки рта опущены (“сардоническая усмешка”). Периодически возникают судорожные припадки, они длятся в течение нескольких минут и повторяются с различной частотой, что определяет тяжелое протекание болезни. Приступы провоцируются различными раздражителями (речь, прикосновение, свет и др.). Болезнь длится несколько недель, возможен паралич дыхания, другие осложнения.
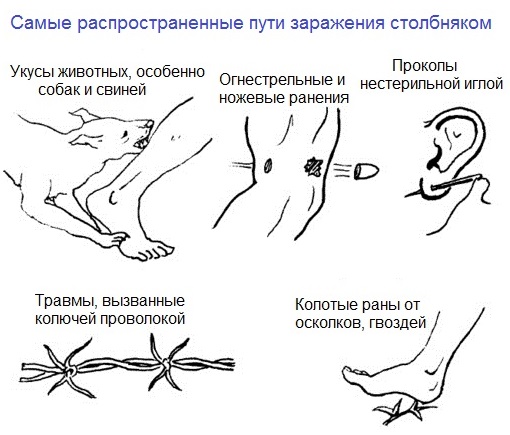
При подозрении на столбняк больного помещают в отдельную каюту, чтобы максимально обеспечить покой и полумрак. Ухаживать за больным следует осторожно, бесшумно.
Администрация судна обязана срочно организовать радиоконсультации со специалистами. Больного необходимо лечить в реанимационном стационаре. Больной в кратчайший срок должен быть доставлен в больницу, так как от этого зависит его жизнь.
Малярия
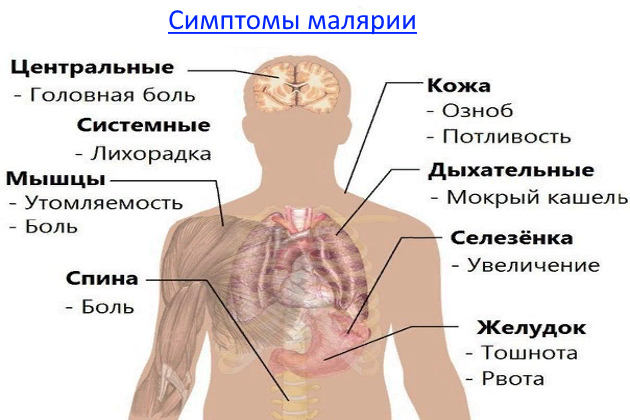
Малярия – это трансмиссионное заболевание, т. е., заболевание крови, для которого характерно периодическое повышение температуры. Оно истощает больного, вызывает малокровие, увеличение печени и селезенки. Очаги малярии находятся в большинстве тропических и субтропических стран. Инфекция передается при укусе комара из семейства малярийных. Для того, чтобы заразиться малярией, иногда достаточно несколько часов провести в очаге малярии.
Инкубационный период длится 9-30 дней (у лиц, в целях профилактики принимавших противомалярийные лекарства, этот период может длится несколько дольше). Внезапно возникает сильнейший озноб, длящийся 2-4 часа, во время которого температура повышается до 39-40 градусов С, возникает сильная боль в мышцах, суставах, области селезенки, головная боль, иногда тошнота и рвота. После приступа озноба начинается жар, лицо и кожные покровы больного краснеют, пульс значительно учащен. Затем наступает сильное потоотделение, температура падает до 35,5-36 градусов С, состояние больного улучшается, он засыпает, но, проснувшись, ощущает слабость, усиливающуюся после каждого приступа. Частота приступов и их продолжительность зависят от вида возбудителя. В случае трехдневной лихорадки приступ начинается через 48 часов, т. е. на третий день после предыдущего, а в случае четырехдневной лихорадки – через 72 часа, т. е. на 4 день после предыдущего. В случае тропической, самой опасной, лихорадки, приступы повторяются ежедневно, иногда по несколько раз в день, температура практически не снижается ниже 38 градусов С. Скорость размножения паразитов в организме очень высока, возникает угроза для жизни больного, о чем могут свидетельствовать потеря сознания и другие признаки.
Источник: Freeimages.com
Заметив во время рейса среди членов экипажа больного с признаками малярии администрация судна обязана организовать радиоконсультации с врачами-специалистами. Лечение каждой формы малярии разное, зависит от вида возбудителя и региона заражения. В настоящее время распространено много видов малярии, устойчивых к воздействию лекарств.
Чтобы оградить моряков от малярии, при подготовке судна в тропический рейс необходимо позаботиться о том, чтобы на судне имелось достаточное количество противомалярийных лекарств, репелентов, инсектицидов. Старший помощник капитана обязан прослушать инструктаж врача-паразитолога.
Заражения малярией можно избежать двумя взаимодополняющими способами: использованием противомалярийных препаратов (химиопрофилактика) и защитой от комариных укусов.
В целях химиопрофилактики используются следующие лекарства: делагил и препараты группы делагила, фансидар, мефлоквин и множество других. Делагил и препараты этой группы (хлорохин, хлороквин, дифосфат хлороквина) рекомендуются для территорий, где распространена трехдневная лихорадка (большинство стран Азии, Южной Америки).
Фансидар, мефлоквин рекомендуются для территорий, где свирепствует тропическая лихорадка и где в последнее время наблюдается повышенная устойчивость к препаратам делагила (Африканский материк). Противомалярийные лекарства следует начать принимать за неделю до прибытия в страну, принимать на протяжении всего периода пребывания и в течение 4 недель после ухода из этой страны.
Все противомалярийные лекарства принимаются один раз в неделю. Препараты группы делагила (хлорохин, хлороквин, дифосфат хлороквина) назначают в дозе 300 мг (2 таблетки), фансидар, мефлоквин по 1 таблетке один раз в неделю.
При подозрении на малярию у члена экипажа необходимо, не дожидаясь прибытия врача, срочно начать лечение.
Если в целях химиопрофилактики использовались делагил или фансидар, то для лечения лучше использовать другой препарат. Для лечения малярии в Африке, где свирепствует особо опасная тропическая лихорадка, лучше использовать мефлоквин (лариам). Этот препарат очень эффективен. Весь курс лечения – только 6 таблеток: в первый день лечения больной принимает сразу 3 таблетки, через 6 часов – еще 2 таблетки, на второй день – 1 таблетку. Лариам (мефлоквин) пригоден для лечения малярии всех видов, поэтому в судовой аптечке обязательно должен присутствовать данный препарат.
Для лечения малярии других видов можно использовать делагил. В первый день лечения больному дают 4 таблетки делагила сразу, через 6 часов еще 2 таблетки, на второй и третий день лечения – по 2 таблетки делагила (принимать сразу). Если по прошествии суток с момента лечения состояние больного не улучшается, следует подозревать устойчивую к препарату форму малярии, в таком случае больного необходимо срочно госпитализировать, так как возникает угроза смерти.
Следует запомнить, что малярия при правильно избранном и своевременном лечении бесследно проходит через 4 дня. Если по прошествии 3-4 суток с момента лечения самочувствие больного не улучшилось, следует предполагать возникновение тяжелых осложнений. В таком случае больного необходимо срочно доставить в лечебное учреждение.
Моряки, вернувшиеся из тропических стран, должны знать, что любое повышение температуры может иметь малярийное происхождение. Следует немедленно обратиться к врачу, предупредив, что вы вернулись из тропиков.
На судах, где нет кондиционеров, в целях защиты моряков от комариных укусов предлагается иллюминаторы и двери закрыть металлическими или нейлоновыми сетками.
Во время рейса за 1-2 дня до прибытия в порт, где зарегистрированы случаи малярии, места предполагаемого скопления комаров обработать 2 % раствором хлорофоса. На тех судах, где есть кондиционеры воздуха, инсектицидами обрабатываются поверхности возле наружных дверей и иллюминаторов, а 2 % раствором хлорофоса обрабатываются палубы и другие, не освещаемые солнцем места.
Лицам, несущим вечерние и ночные вахты, по прибытии в порт рекомендуется носить одежду с длинными рукавами, брюки. Использовать отпугивающие комаров репеленты. Необходимо нанести на кожу тонкий слой репелентов, остерегаясь попадания в глаза. Длительность эффекта репелентов – несколько часов. При повышенной потливости, в условиях влажного климата репеленты быстро смываются, поэтому срок их действия укорачивается.
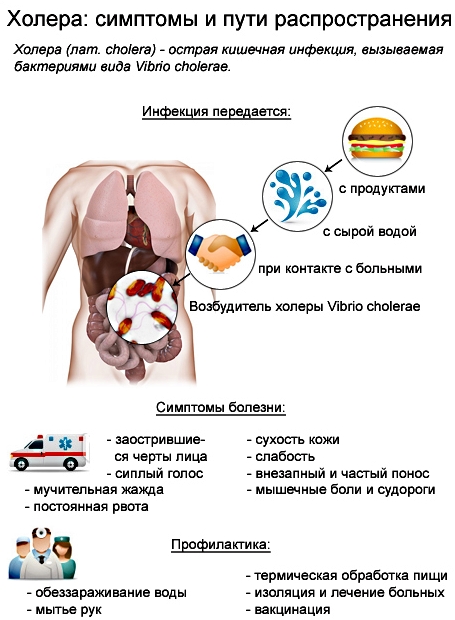
Холера
Холера – быстро распространяющееся и очень опасное заболевание. Ее возбудителем является особенный микроб-холерный вибрион. Заражение происходит только с водой и пищей, в которые попадает холерный вибрион. Холерой болеют только люди, они являются и переносчиками данного заболевания. Вне организма человека вибрион находится (во время эпидемии холеры) в воде рек, озер, морей и жидких продуктах питания, являющихся для него благоприятной питательной средой (молоко и др.). В воде происходит размножение холерного вибриона при температуре выше 14 градусов С, однако он хорошо переносит холод, поэтому лед может быть источником заражения. Быстрому распространению холеры способствует зараженная фекалиями вода рек и нечистоты, в которых есть вибрионы. Подобная некипяченая вода, используемая для приготовления пищи или бытовых нужд, становится источником инфекции. Поэтому в портах, где существует возможность инфицирования холерой, строго воспрещается использовать для питья и бытовых нужд воду не с судна.
Другой способ распространения холеры – контактный, во время которого инфекция передается непосредственно при общении с больным, с его выделений, а также при неосторожном обращении с вещами больного, загрязненными выделениями. Мухи также являются переносчиками инфекции, они на своих лапках переносят вибрионы на продукты питания и воду с испражнений и рвотных масс.
Источник: Foter.com
Холерный вибрион с пищей или водой попадает в тонкий кишечник человека, где быстро размножается и вызывает острое заболевание, в период которого возникает сильный понос, рвота, судороги.
В случае холеры инкубационный (скрытый) период в основном длится 2 дня, но иногда может продлится до 3-5 дней или, наоборот, уменьшиться до нескольких часов.
Болезнь начинается с боли в области живота, частым и обильным стулом. При учащении стула кал становится грязно-белого цвета, в нем много комочком слизистой кишечника (в виде рисового отвара).
Наряду с поносом начинается рвота. Рвотные массы сначала обильные, с примесью желчи, затем становятся бесцветными и похожими на рисовый отвар. Через некоторое время рвота может прекратиться, но понос усиливается и учащается (стул 20-30 раз в сутки).
В течение первых двух дней болезни повышается температура (обычно не выше 38 градусов С), затем нормализуется и даже становится ниже нормальной. Состояние больного ухудшается. Возникает головокружение, шум в ушах, головная боль, ноющая боль в икрах, начинаются судороги, количество мочи резко уменьшается. Вследствие сильного обезвоживания больной худеет, черты лица заостряются, кожа утрачивает эластичность, приобретает синюшный оттенок. Сипнет голос, сильно ухудшается работа сердца, сознание затуманивается, начинается удушье.
Продолжительность болезни 1-5 дней. При тяжелой форме заболевания смертность достигает от 1 до 7 %. Часто встречаются легкие случаи холеры, когда заболевание не отличается от кишечного расстройства и заканчивается выздоровлением.
Нередко человек, заразившийся холерным вибрионом, остается клинически здоровым. В кишечнике такого человека холерные вибрионы только размножаются и удаляются из организма с фекальными массами. Такой вибриононоситель может заражать окружающих.
Холерный вибрион весьма не устойчив к дезинфицирующим средствам и кислотам, поэтому его легко обезвредить. Посуду и постельное белье больного следует кипятить.
Лечение
При появлении на судне больного, у которого подозревают холеру, его следует изолировать и срочно запросить по радио информацию о его лечении. Строго придерживаться требований к уходу за инфекционным больным. Самым важным при лечении холеры является регулирование водно-солевого и кислотно-щелочного баланса. Давать пить раствор глюкозы и соляной раствор, изготовленный из порошков “Регидрон”, “Озалит”, “Гастролит”. В зависимости от тяжести заболевания больной в течение первых суток должен получить 10-15 литров жидкости с солями. Когда у больного прекратится рвота, назначают тетрациклин по 0,3-0,5 г 4 раза в день в течение 5 дней. Больного срочно госпитализировать в ближайшем порту, заранее предупредив карантинные службы.
Чума
Чума – особенно опасное инфекционное заболевание, вызываемое специальным микробом – чумной палочкой. В морских портах существует постоянная опасность заражения чумой.
Инфицирование возможно при непосредственном общении здорового человека с больным, от его вещей, от больных грызунов. Инфекция передается и воздушно-капельным путем от больного, страдающего легочной формой чумы. Но основными переносчиками инфекции являются грызуны, такие как крысы (черные, серые) и домашние мыши, которые очень восприимчивы к чуме и которые в портах и на судах являются основными распространителями заболевания. Инфекцию от грызунов к людям передают блохи, которые, насосавшись крови больного чумой грызуна, при укусе инфицируют человека. Перед эпидемией чумы обычно наблюдается массовый падеж грызунов.
Инкубационный период (скрытый период заболевания) длится от нескольких часов до 3-6 дней. Начало заболевания – острое, с ознобом, резким повышением температуры до 39-40 градусов С и выше. У больного возникает сильная головная боль, походка становится неуверенной, шатающейся. Больной ощущает сильную слабость, язык покрыт белым налетом. В большинстве случаев в течение первых двух дней эти явления усиливаются.
В зависимости от формы чумы (бубонная, кожная, легочная) протекание болезни различно.
Бубонная форма чумы развивается при попадании микробов в лимфатические узлы, которые в организме человека расположены в верхней части бедра, паховой области, в подмышечной впадине, в области шеи, за ушами и в подчелюстной области. Обычно они невелики (размером с горошину или фасоль). Когда в них попадают микробы чумы, начинается воспаление, узлы становятся плотными, увеличиваются (иногда до размеров гусиного яйца), образуются бубоны.
В зависимости от места проникновения в организм чумной палочки, бубоны образуются в области бедер, паха, подмышечной впадины, на шее, за ушами. На 3-4 день бубон полностью созревает, становится очень болезненным, плотным, при разрыве выделяется гной. Состояние больного остается тяжелым, температура высокая.
Читайте также: Правила и задачи по уходу на больным на судне
При кожной форме чумы на месте проникновения микроба ощущается зуд или легкое жжение, затем возникает серо-розовое пятнышко размером с чечевицу, из которого образуется пузырь, наполненный мутной жидкостью. При разрыве он превращается в язву, которая окружена красным выпуклым воспалительным кольцом.
Легочная форма чумы. Развивается в случае непосредственного попадания чумной палочки в легкие человека с вдыхаемым воздухом. Начало заболевания такое же, как и при других формах чумы, однако развитие заболевание происходит гораздо быстрее. Уже к концу первого дня заболевания больному трудно дышать, возникает боль в груди, затем кашель, во время которого выделяется мокрота с кровью. На лице больного выражение ужаса, он мечется, бредит.
Бубонная и кожная формы чумы могут перейти в легочную форму. Это происходит в том случае, если чумная палочка с током крови попадает в легкие с кожи или из бубона.
Легочная форма чумы является наиболее опасной для людей ввиду исхода и инфицирования: она способна стремительно распространяться, делая заболевание массовыми. Иногда достаточно одной чумной палочки, попавшей в легкие здорового человека. Легочная форма чумы тяжело излечима, в основном больной умирает на 2-3 день заболевания.
Лечение
Больному показан режим строгой изоляции. Строго выполнять требования к уходу за инфекционными больными. Больного обслуживать одетыми в противочумные костюмы. Перед облачением в противочумный костюм принять 2 таблетки доксициклина и затем принимать его по 0,2 1 раз в день в течение 7 дней. Больному показано обильное питье (“Регидрон”, “Оралит”, “Гастролит”). Назначают тетрациклин 4-6 г в сутки, левомицетин. Срочно госпитализировать в ближайшем порту, заранее предупредив карантинную службу.
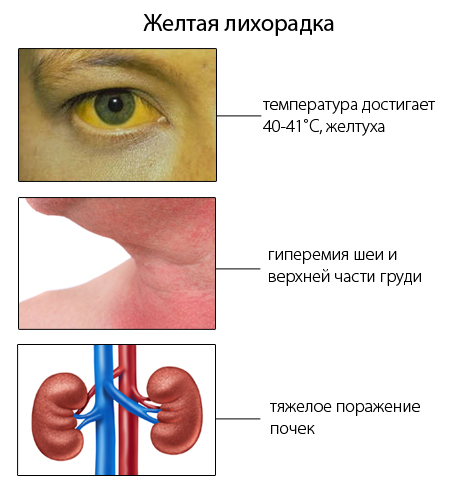
Желтая лихорадка
Желтая лихорадка – это карантинная, наиболее опасная вирусная инфекция крови, распространенная в тропиках. Для нее характерны двойная волна повышения температуры, желтуха, кровоизлияния и кровотечения, поражения почек. Распространителями данной инфекции являются комары. Инкубационный период болезни длится 3-6 дней. Для типичного протекания заболевания характерна цикличность. Начало болезни острое, возникают озноб, головная боль, температура повышается до 39-40 градусов С, болят мышцы, возможны тошнота, рвота, бессонница, бред, сильное покраснение кожи лица и шеи, белковой оболочки глаз, возникает светобоязнь, лицо и губы опухают.
Источник: Foter.com
На 3-4 день температура снижается, состояние больного несколько улучшается, однако через 1-2 дня вновь отмечается повышение температуры, которая держится в течение 4-5 дней, затем резко снижается. Возникает желтуха, нарушается кровообращение, образуются носовые кровотечения, примеси крови в каловых и рвотных массах, больной теряет сознание. Возникает почечная и печеночная недостаточность. При тяжелом протекании заболевания прогноз неблагоприятный. Специфического лечения нет. Заболевание представляет наибольшую опасность для впервые прибывших в этот регион людей, не сделавших прививок. Поэтому все отправляющиеся в тропические страны за 10 дней до отъезда обязаны сделать прививку. За это время развивается иммунитет к данному опасному заболеванию. Сделавшим прививки выдается сертификат. Прививки защищают от данной болезни в течение 10 лет. Через 10 лет необходимо повторно сделать прививку.
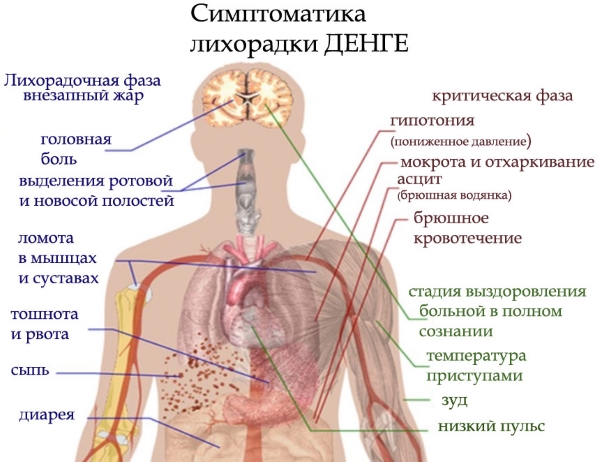
Лихорадка Денге
Лихорадка Денге – это острая вирусная инфекция, широко распространенная в тропических и субтропических странах. Распространителями инфекции являются комары, инкубационный период длится 5-8 дней.
Начало заболевания острое, возникает озноб, температура повышается до 39-40 градусов С. Возникают очень сильные боли в мышцах всего тела, в особенности ног. Такой больной не может при ходьбе согнуть ноги (поза жирафа). Ощущается болезненность глазных яблок, светобоязнь, возникают тошнота и рвота. Лицо и глаза покрасневшие. Затем по всему телу образуется мелкая точечная сыпь, за исключением ладоней и ступней. Элементы сыпи сливаются, образуя на коже странные “рисунки”. На 4-5 день температура снижается и сыпь исчезает. Однако через пару дней температура вновь повышается, у больного вновь возникает озноб, кровоизлияния на коже, начинаются внутренние кровотечения. Состояние больного очень тяжелое, если вовремя не оказать медицинской помощи в ближайшем береговом лечебном учреждении, больной может умереть.
Источник: Freeimages.com
Лихорадку Денге следует отличать от малярии, желтой лихорадки, лихорадки Эбола, геморрагических лихорадок Марбурга, Лассо, но это может сделать только врач.
Вакцин или других средств профилактики от Лихорадки Денге нет.
Морякам в тропических портах следует остерегаться комариных укусов и использовать различные средства, отпугивающие комаров.
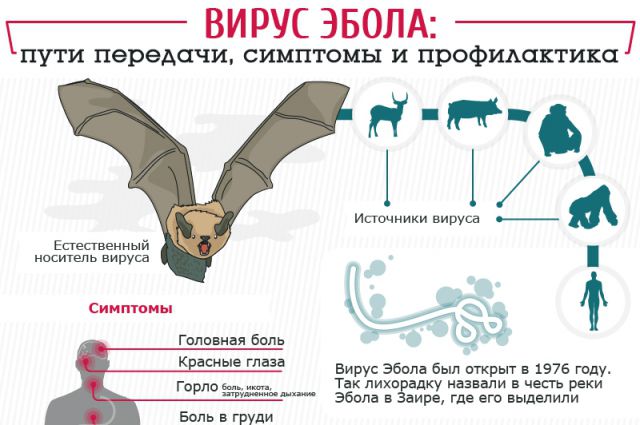
Лихорадка Эбола
Лихорадка Эбола – мало изученная, очень опасная вирусная геморрагическая лихорадка.
Первые случаи лихорадки Эбола были отмечены в 1976 и 1979 годах в Судане и Заире. В 1989 году вирус, подобный вирусу-возбудителю лихорадки Эбола, был выделен у обезьян, доставленных в США. В 1995 году эпидемия лихорадки Эбола в Заире унесла жизни многих людей.
Природный источник данной инфекции до сих пор не известен, не смотря на тщательно проведенные исследования.
Инкубационный период достаточно длинный (от 2 до 21 дня). Начало заболевания острое, температура повышается до 39-40 градусов С, возникает сильная слабость, головные боли, боли в мышцах. Может болеть горло. Затем начинается тошнота, рвота, понос, кал может быть с примесью крови. У больного образуется сыпь в виде мелких пятнышек (как в случае кори). Позднее возникают симптомы поражения почек и печени, у больного начинается кровотечение. Кровь изливается из носа, ушей, горла, желудка, кишечника, мочевого пузыря. Смертность от этого заболевания достигает 80 %.
Предлагается к прочтению: Кожно-венерологические заболевания
Лихорадкой Эбола можно заразиться от больного ею человека. Заболевание передается воздушно-капельным и контактным путем при уходе за больнымПравильный уход за больным, делая ему инъекции, убирая загрязненную выделениями посуду или помещение, при других близких формах общения.
Протекание лихорадки Эбола иногда напоминает малярию, брюшной тиф, желтую лихорадку, лихорадку Кинг-конга и другие вирусные геморрагические лихорадки.
Источник: Freeimages.com
Правильно установить диагноз могут только опытные врачи. Поэтому очень важно срочно доставить такого больного в ближайшее лечебное учреждение.
Ухаживать за больным, страдающим лихорадкой Эбола, до момента помещения его в больницу, следует только в противочумном костюме, одев очки и ватно-марлевую повязку, прикрывающую рот и нос. При уходе за больным особенно важно соблюдать правильный режим дезинфекции. Для дезинфекции посуды больного, остатков пиши, басонов можно использовать 5 % раствор хлорамина, 5 % раствор хлорной извести, 2,5 % раствор гипохлорита кальция (в течение 30 минут выдерживать в растворе). Более слабый 3 % раствор хлорамина может использоваться для замачивания загрязненного белья больного, дезинфекции помещения. Таким же 3 % раствором хлорамина следует дезинфицировать и руки, перчатки обслуживающего персонала, ополаскивая их затем теплой водой с мылом. Некоторую посуду, белье, инструменты можно продезинфицировать, прокипятив их в течение 30 минут с момента кипения в 2 % содовом растворе. За рубежом для дезинфекции в случае лихорадки Эбола часто используют 2 % раствор фенола с 0,5 % раствором бикарбоната натрия или 2 % раствором формалина.
Такого режима дезинфекции следует придерживаться и в случае других вирусных геморрагических лихорадок или в тех случаях, когда больной тяжело болен другой неизвестной болезнью, у него высокая температура, понос, желтуха, сыпь, увеличены лимфатические узлы, появились кровотечения или различные другие симптомы тяжелого заболевания.
