Острые заболевания органов брюшной полости очень опасны, требуют срочной хирургической помощи. Чем быстрее будет установлен диагноз и больной доставлен в лечебное учреждение, тем больше возможностей оказать квалифицированную медицинскую помощь и спасти ему жизнь. Ряд заболеваний (инфаркт миокарда, воспаление легких, мочекаменная болезнь), которым хирургическая помощь не требуется, по своим симптомам очень похожи на острые хирургические заболевания, поэтому определение диагноза бывает очень сложным. Судоводитель, ответственный за медицинскую помощь, даже при подозрении на острое заболевание органов брюшной полости, должен немедленно информировать капитана, по радио проконсультироваться с врачом и решить вопрос о госпитализации больного, а, если это невозможно, о лечении больного. Решая вопросы диагностики и лечения, он должен руководствоваться общими принципами исследования больного: опрос больного, осмотр, исследование живота.
При опросе больного следует выяснить:
- начало заболевания (резкое, постепенное),
- боль в животе:
- возникла внезапно или начиналась постепенно,
- когда и где возникла,
- куда она отдает,
- острая или тупая,
- постоянная или приступообразная,
- тошнота и рвота:
- один раз или несколько,
- обильная или нет,
- какая рвотная масса (кислая, с желчью, кровью, напоминает кофейную гущу или кал),
- стул, газы, мочеиспускание:
- когда был последний стул,
- какова консистенция кала, цвет и запах,
- когда было мочеиспускание, количество мочи, ее цвет,
- отходят ли газы,
- были ли раньше заболевания органов брюшной полости, травмы, операции и какие. Осмотр больного:
- вид и общее состояние (удовлетворительное, тяжелое, очень тяжелое),
- положение в кровати (свободное, принужденное),
- цвет кожи и слизистых (нормальный, пожелтевший),
- вид языка (сухой, влажный, обложенный),
- вид живота (вздут, напряжен, симметричный, асимметричный, участвует в процессе дыхания или нет, есть ли шрамы или нет),
- температура тела больного, пульс, кровяное давление. Исследование живота:
- локализованная боль при нажатии на больное место брюшной стенки или выходит за его рамки,
- состояние брюшной стенки (мягкая, напряженная),
- симптом Блюмберга положителен (при резком отнятии руки от болезненного места живота боль усиливается),
- прослушивание стетофонендоскопом перистальтики кишечника (нормальная, усиленная, ослабленная, нет вообще).
На рис. 1 указаны наиболее часто встречающиеся места локализации болей при различных заболеваниях органов брюшной полости.
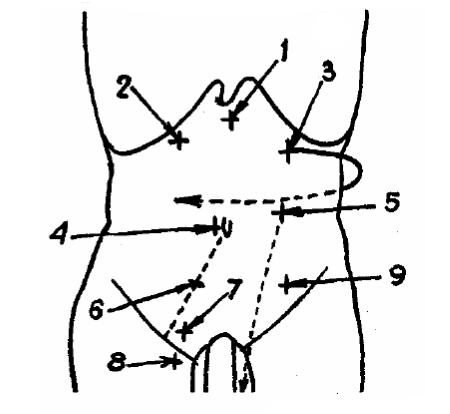
1 – прободение язвы желудка; 2 – печеночные колики, острый холецистит, прободение язвы желудка и двенадцатиперстной кишки; 3 – острое воспаление поджелудочной железы; 4 – ущемление пупочной грыжи; 5 – мочекаменная болезнь, почечные колики; 6 – острый аппендицит; 7 – ущемление паховой грыжи; 8 – ущемление бедренной грыжи; 9 – воспаление маточных придатков; 10 – внематочная беременность
Острый аппендицит
Это острое воспаление червовидного отростка слепой кишки. Картина заболевания весьма различна, зависит от локализации отростка, протекания воспаления, клинических форм (простой, гнойный, разлитой и др.).
При наиболее типичных случаях начало заболевания характеризуется возникновением резких болей в животе. Сначала боли могут носить приступообразный характер, они, как правило, постоянные, средней тяжести или незначительные, затем боли усиливаются. В начале боли могут ощущаться в правой нижней части живота или в области желудка, пупка и только через несколько часов локализуются в правой нижней части живота. У больного появляется тошнота, рвота. Тошнота и рвота бывают не во всех случаях. Приступ рвоты, как правило, бывает один раз, в начале заболевания, а частая и обильная рвота характерна для тяжелых, запущенных, сложных случаев, для начала перитонита (воспаления брюшины).
Температура незначительно повышена: до 37,5-38 градусов С, но может быть высокой (39-40 градусов С) или нормальной. В прямой кишке температура на один градус выше, чем в подмышечной впадине. Пульс соответствует температуре. При повышении температуры на один градус пульс учащается на 10 ударов в минуту. Низкая температура и частый пульс (свыше 100 ударов в минуту) свидетельствуют о тяжелом протекании заболевания. Язык влажный, немного обложенный. Стул нормальный или твердый, реже понос. В начале заболевания живот симметричен, участвует в процессе дыхания.
При осторожном наружном ощупывании живота больной ощущает боль в нижней правой области живота. При более сильном нажатии боль в правой нижней части живота усиливается, ощущается напряжение мышц передней брюшной стенки. При осторожном постепенном надавливании руки на это место и быстром ее отнятии больной ощущает резкую боль (положительный симптом Блюмберга).
Протекание острого аппендицита может быть нетипичным. Существует много общих с другими заболеваниями органов брюшной полости симптомов: острого гастрита, прободения язвы желудка или двенадцатиперстной кишки, воспаления желчного пузыря и поджелудочной железы, почек, гинекологических заболеваний.
Больного опросить, тщательно осмотреть его, исследовать живот. Постоянно за ним следить, измерять температуру, пульс, кровяное давление.
Неотложная помощь
При подозрении на аппендицит немедленно проконсультироваться по радио с врачом и как можно быстрее госпитализировать в ближайшем порту.
Если существует возможность в течение 6 часов доставить больного в больницу, назначить постельный режим, исключить приемы пищи и жидкости, не назначать никаких лекарств. Каждый час измерять температуру, пульс. К правой нижней области живота прикладывать пузырь с холодной водой или льдом. Пузырь держать по тридцать минут с двадцатиминутными перерывами.
Если больного невозможно в течение 6 часов доставить в больницу, внутримышечно вводить антибиотики: гентамицин по 80 мг (0,08 г) каждые 8-12 часов и ампициллин по 500 мг (0,5 г) каждые 4-6 часов. Внутримышечно ввести 1 мл 1 % димедрола, 2 мл 2 % но-шпы или 2 мл 2 % папаверина. Назначить трихопол (метронидазол) по 2 таблетки два раза в день. При сильных болях ввести внутримышечно 2 мл 50 % анальгина или 1 мл трамала. О проведенном медикаментозном лечении проинформировать врача.
Через двое суток, если больного еще не доставили в больницу, в случае улучшения его состояния, дать ему немного сладкого чая, молока, бульона. Продолжать постельный режим и медикаментозное лечение.
Прободение язвы желудка или двенадцатиперстной кишки
При прободении язвы желудка или двенадцатиперстной кишки внезапно возникают очень сильные боли в верхней части живота, в области желудка, напоминающие удар ножа. Боль быстро охватывает весь живот, может вызвать шок. Больной неподвижно лежит на спине или на боку, с подтянутыми ногами, малейшее движение усиливает боль в животе. Больной очень бледный, лицо покрыто холодным потом, черты заостряются, на лице выражение страха.
При осмотре живот сильно втянут, не участвует в дыхании. При ощупывании живота ощущается сильное напряжение брюшных мышц. Брюшная стенка твердая, как доска, даже незначительное нажатие на нее причиняет больному сильную боль. Симптом Блюмберга резко положителен (при нажатии на живот и быстром отнятии руки боль усиливается). Пульс в начале редкий, затем учащается и слабеет. Язык сохнет.
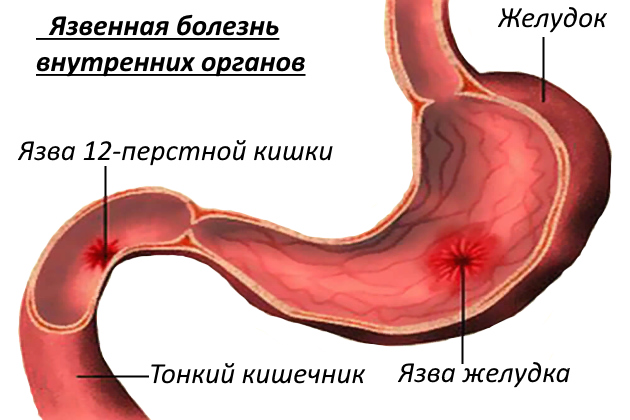
Через несколько часов боли в животе могут на короткий срок утихнуть, состояние больного несколько улучшается.
Прободение язвы иногда напоминает картину, наблюдаемую при остром аппендиците. Но при прободении язвы боли возникают и остаются самыми сильными в верхней части живота, над пупком, а при остром аппендиците – около пупка, затем локализуются в области подвздошной ямки.
Прободение язвы часто возникает у страдающих язвенной болезнью желудка или двенадцатиперстной кишки, поэтому во всех случаях необходимо спросить больного об этом.
Неотложная помощь
Больному показан строгий постельный режим. Не давать питья и пищи. Запрещается промывать желудок, прикладывать теплую грелку, давать слабительные средства, ставить клизму.
К животу прикладывать пузырь со льдом с перерывами. Вводить обезболивающие средства: 1-2 мл трамала каждые 6 часов. Назначить антибиотики: гентамицин по 80 мг (0,08 г) каждые 8-12 часов и ампициллин по 500 мг (0,5 г) каждые 4-6 часов.
Внутривенно капельно ввести полиглюкин, физиологический раствор, раствор Рингера, 5 % раствор глюкозы. Больного следует как можно быстрее доставить в лечебное учреждение для операционного лечения.
Кровотечение язвы желудка или двенадцатиперстной кишки
Одним из осложнений язвенной болезни желудка или двенадцатиперстной кишки является язвенное кровотечениеОписание видов кровотечений и способы их остановки. Кровотечение возникает при прободении стенок кровеносных сосудов язвы. Кровотечение бывает острым и обильным или хроническим, повторяющимся, необильным.
При обильном кровотечении внезапно возникает слабость, головокружение, тошнота, у больного проступает холодный пот, возможна кратковременная потеря сознания (обморок). Развивается коллапс. Кожные покровы бледнеют, пульс учащается, давление падает. Иногда перед кровотечением усиливаются боли в области желудка, часто уменьшающиеся или прекращающиеся во время кровотечения. Через 1-2 часа у больного открывается рвота кровью или желудочным содержимым, напоминающим кофейную гущу. Рвота обильная, повторяющаяся. При кровотечении язвы двенадцатиперстной кишки кровавая рвота встречается реже. Через 6-12 часов или позднее бывает жидкий стул с кровью, черного цвета или цвета дегтя.
В случаях хронического необильного кровотечения постепенно развивается малокровие. Вышеупомянутые симптомы проявляются в меньшей степени.
У больного необходимо спросить, были ли у него до этого заболевания пищеварительного тракта, не установлена ли у него язвенная болезнь и ее обострение.
Неотложная помощь
Больному показан постельный режим. К области желудка с перерывами прикладывать пузырь со льдом. В течение первых суток давать пить холодную воду с измельченными кусочками льда. Постоянно следить за пульсом и давлением. Внутримышечно вводить по 10 мл 10 % глюконата кальция 2 раза в день, 1 мл 0,1 % атропина. Запрещается назначать слабительные средства, ставить клизмы, мять живот, применять грелки.
Больного срочно госпитализировать в ближайшем порту.
Желчнокаменная болезнь и печеночные колики
В силу ряда причин (нарушения обмена веществ, злоупотреблении жирной пищей) в желчном пузыре образуются камни. Их количество, размеры различны.
Желчнокаменная болезнь часто протекает бессимптомно и определяется случайно.
При смещении камней из желчного пузыря и их продвижении по желчным протокам или их закупорке возникают приступы острой боли – колики. Колики может спровоцировать жирная, обильная, жареная пища, употребление алкоголя и др.
Больной жалуется на внезапно возникшие боли под правой реберной дугой. Боли могут отдавать в правую лопатку, между лопаток, в правое плечо. Больной беспокоен, мечется, стонет, у него выступает пот, начинается озноб. Больного всегда тошнит, иногда возможна рвота. Живот вздут. При ощупывании живота в области правого подреберья на проекции желчного пузыря наблюдается болезненность, напряжение мышц. Общее состояние больного остается удовлетворительным. Температура тела нормальная. Пульс учащен. Печеночные колики длятся от нескольких минут до нескольких часов и могут повторяться. При закупорке желчного протока желтеют склеры (белковые оболочки глаз), кожа. Моча становится темной, цвета пива. Кал обесцвечивается.
Если приступ не прекращается, продолжается постоянная боль в правом подреберье, повышается температура, возникает озноб, учащается пульс, следует подозревать воспаление желчного пузыря – острый холецистит. Печеночные колики следует отличать от почечных колик.
Неотложная помощь
Назначают постельный режим. Внутримышечно вводят 1 мл 0,1 % атропина и 1 мл трамала. Можно ввести 5 мл баралгина или 4 мл 2 % но-шпы, 4 мл 2 % папаверина. Если колики не прекращаются, инъекции трамала, баралгина, но-шпы и папаверина повторить.
К области правого подреберья прикладывать грелку. После приступа больному следует соблюдать диету, избегать жирной, обильной пищи, жареных блюд, алкогольных напитков, в том числе пива.
Острый холецистит
Это воспаление желчного пузыря. Возможны обострения хронического холецистита, симптомы которого те же, что и у острого холецистита. Очень часто причиной возникновения острого холецистита служит желчнокаменная болезнь.

Внезапно под правой реберной дугой возникают сильные постоянные боли. Боли отдают в правую лопатку, плечо. Больной лежит, избегает движений, его тошнит, иногда возникает рвота. Живот несколько вздут, в правой части дыхательные движения уменьшены. При ощупывании живота ощущается напряжение мышц и болезненность области правого подреберья. При незначительном постукивании по правой реберной дуге боль усиливается. Иногда прощупывается увеличенный болезненный желчный пузырь. Симптом Блюмберга положителен. Температура повышается до 38-39 градусов С, знобит. Могут пожелтеть склеры и кожные покровы. При прогрессировании заболевания может развиваться перитонит (воспаление брюшины).
Неотложная помощь
Назначить постельный режим. Больного не кормить. Ограничить прием жидкостей. Внутримышечно ввести 1 мл 0,1 % атропина или 4 мл 2 % но-шпы или 5 мл баралгина. Назначить антибиотики: гентамицин по 80 мг каждые 8-12 часов и ампициллин по 50 мг каждые 4-6 часов.
При улучшении состояния через двое суток начать давать легкую пищу. Избегать острых, жирных, жареных блюд.
Больного госпитализировать в ближайшем порту.
Острый панкреатит
Острый панкреатит – воспаление поджелудочной железы, одно из самых тяжелых заболеваний брюшной полости. Его возникновению способствует обильная и жирная пища, злоупотребление алкоголем и его суррогатами, ожирение, желчнокаменная болезнь и др.
Заболевание начинается внезапно. Больной жалуется на сильную, постоянную, часто опоясывающую боль в верхней части живота, над пупком. Боли отдают в левый бок, левую лопатку, в поясницу. У больного открывается сильна рвота. Язык сухой, обложенный, с коричневым налетом. Кожные покровы лица, области живота, конечностей быстро синеет, вздувается верхняя область живота. Боль и вздутие живота охватывает весь живот. Исчезает перистальтика кишечника, не отходят газы. Развивается тяжелый коллапс. Пульс частый и слабый. Дыхание поверхностное. Температура может повышаться. При ощупывании живота наиболее сильные боли ощущаются в верхней части живота. Болезненна область левого поясничного ребра. При развитии перитонита проявляется симптом Блюмберга.
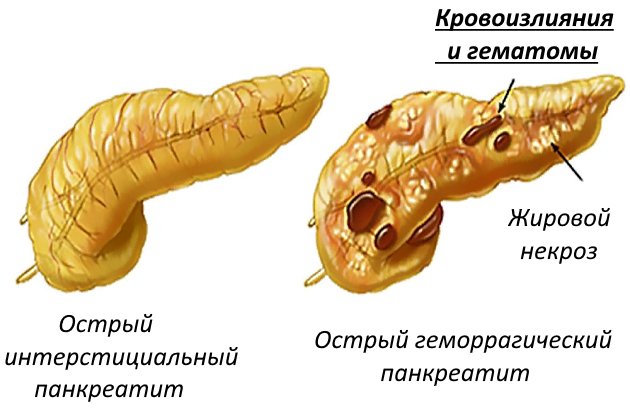
Острый панкреатит следует отличать от желчнокаменной болезни, воспаления желчного пузыря, прободения язвы желудка, непроходимости кишечника.
Неотложная помощь
Строгий постельный режим. В течение первых суток абсолютное голодание. На верхнюю часть живота с перерывами, прикладывать пузырь со льдом. Назначить обезболивающие средства: 2 мл трамала 3-4 раза в день. Ввести 1 мл 0,1 % атропина, 1 мл 1 % димедрола. Вводить антибиотики: гентамицин по 80 мг (0,08) каждые 8-12 часов и ампициллин по 500 мг (0,5) каждые 4-6 часов.
Внутривенно капельно вводить полиглюкин, физиологический раствор, раствор Рингера, 5 % раствор глюкозы. Больного срочно госпитализировать в ближайшем порту.
Ущемление грыжи
Грыжа возникает при выпячивании под кожу сквозь мышечно-сухожильное отверстие брюшной стенки органов живота (большого сальника, кишечной петли). Чаще встречаются паховые, пупочные, бедренные, послеоперационные грыжи. Грыжи развиваются вследствие врожденной слабости брюшной стенки, длительной тяжелой физической работы, при поднятии тяжелого предмета.
У больного наблюдается увеличивающееся выпячивание кожи на месте грыжи. При ощупывании выпячивания ощущается мягкая его консистенция, при лежачем положении больного – грыжевое содержимое легко возвращается или вправляется в брюшную полость. Не ущемленная грыжа вызывает неприятные ощущения натяжения, сдавления.
Грыжа может в любое время ущемиться. В ее воротах внезапно защемляется кишечная петля или большой сальник. При ущемлении грыжи возникает локализованная сильная боль, усиливающаяся во время ощупывания. Сначала боли носят приступообразный характер, затем постоянный, охватывают весь живот. Больного тошнит, возникает рвота, вздутие живота, позднее задержка газов и стула. Развивается острая непроходимость кишечника.
Мышцы живота напряжены, симптом Блюмберга положителен. Общее состояние больного ухудшается.
Неотложная помощь
Назначают постельный режим. Если нет возможности в течение 3 часов доставить больного в лечебное учреждение, можно попытаться вправить ущемленную грыжу. Внутримышечно вводят 1 мл 0,1 % атропина или 4 мл 2 % но-шпы. Больной должен помочиться, его следует уложить на спину с согнутыми и подтянутыми ногами и слегка приподнятыми ягодицами, положив под них подушку. Через 20 минут осторожными, легкими, безболезненными движениями рук неторопливо вправить грыжу. Больной должен глубоко дышать через рот, расслабить мышцы живота. После вправления грыжи больной в течение нескольких суток должен лежать, в это время следует следить за состоянием живота и общим состоянием больного.
Ни в коем случае нельзя грыжу вправлять силой. Больного с ущемленной грыжей срочно госпитализировать в ближайшем порту.
Острая непроходимость кишечника
Непроходимость кишечника возникает вследствие нарушения передвижения кишечного содержимого. В зависимости от степени непроходимости она делится на полную и частичную, а в зависимости от причины возникновения – на динамическую (функциональную) и механическую.
Динамическая непроходимость кишечника разделяется на спастическую и паралитическую. Спастическая непроходимость кишечника возникает в результате отравленияПомощь при острых отравлениях некоторыми химическими или лекарственными материалами, при кишечных спайках, наличии инородных тел в кишечнике и др. Паралитическая непроходимость кишечника может развиваться вследствие желчнокаменной и мочекаменной болезни, воспаления брюшины, случаев травм органов брюшной полости и позвоночника.
Механическая непроходимость кишечника возникает при наружном сдавлении кишки опухолью или спайками, при возникновении препятствия в просвете кишки, завороте кишок, образовании их узла.
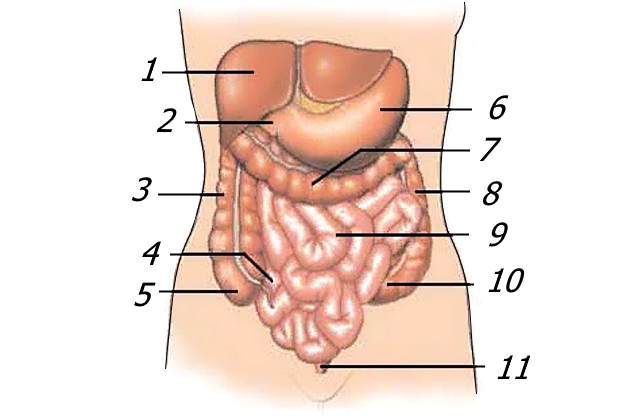
1 – печень; 2 – двенадцатиперстная кишка; 3 – восходящая ободочная кишка; 4 – подвздошная кишка; 5 – слепая кишка; 6 – желудок; 7 – поперечная ободочная кишка; 8 – нисходящая ободочная кишка; 9 – тонкая кишка; 10 – сигмовидная толстая кишка; 11 –
прямая кишка
Больной жалуется на боль в животе. Боли бывают разными по интенсивности и характеру (постоянные, приступообразные, режущие). Боли постепенно усиливаются. Задерживаются газы, стул, вследствие чего живот вздувается. Больного тошнит, открывается сильная рвота, сначала пищей, позднее желчью, затем зловонным содержимым кишечника.
Состояние больного стремительно ухудшается. Черты лица заостряются, на лице выражение муки. Язык сухой, позднее обложенный, изо рта неприятный запах. Пульс учащается, давление падает. До сих пор державшаяся нормальной температура повышается.
При осмотре живота наблюдается его вздутие, часто асимметричность. Брюшная стенка не напряжена, симптом Блюмберга отрицателен. В начале перистальтика кишечника усиливается.
При развитии воспаления брюшины (перитоните) возникает напряжение брюшных мышц, симптом Блюмберга становится положительным, исчезает перистальтика кишечника.
Нередко заболевание развивается после перенесенных на брюшной полости операций, о которых свидетельствуют шрамы на брюшной стенке.
Неотложная помощь
Постельный режим. Не давать ни есть, ни пить. Рот полоскать водой. Ввести внутривенно капельно полиглюкин, физиологический раствор, раствор Рингера, 5 % раствор глюкозы.
Внутримышечно ввести 1 мл 0,1 % атропина, 4 мл 2 % но-шпы, 2 мл 1 % димедрола. Для обезболивания ввести 1-2 мл трамала, по необходимости инъекции трамала повторить. Для поддержания сердечной деятельности ввести 2 мл 20 % кофеина.
Срочно госпитализировать больного в ближайшем порту для операционного лечения.
Перитонит
Перитонит – это воспаление брюшины, покрывающей кишечник и внутреннюю стенку брюшной области. Воспаление брюшины бывает ограниченным, охватывающим небольшую площадь брюшины, и разлитым, когда воспаление захватывает всю брюшину. В большинстве случаев перитонит возникает как осложнение острых заболеваний живота (аппендицита, холецистита, панкреатита, перфорированной язвы, непроходимости кишечника и др.), травм органов живота. Его возбудителями являются разные бактерии, излившийся в полость живота желудочный сок, желчь, кровь, кал.
Больной жалуется на нарастающие боли живота, охватывающие всю его область и усиливающиеся при движении. Больной лежит неподвижно, с подтянутыми ногами, чтобы уменьшить боль и напряжение брюшной стенки. Рот пересыхает, возникает жажда. Язык сухой, покрыт беловатым или коричневым налетом. Открывается рвота, которая постепенно усиливается, выделяется большое количество рвотной массы, имеющей вид коричневой зловонной жидкости. Задержка газов и стула. Лицо бледнеет, заостряется, глаза проваливаются. Температура повышается до 39 градусов С и выше. Пульс слабеет, учащен (110-120 ударов в минуту).
При ощупывании отмечается напряженная, твердая и болезненная брюшная стенка. Объем живота увеличивается. При прослушивании слышны звуки слабеющей перистальтики, которые затем вовсе исчезают. Начавшаяся икота и исчезновение звуков перистальтики свидетельствуют о крайне тяжелом состоянии больного.
Неотложная помощь
Постельный режим. Назначают антибиотики: гентамицин 80 мг (0,08) каждые 8 часов и ампициллин по 500 мг каждые 4 часа. В порядке исключения назначают обезболивающие средства: 1-2 мл трамала. Внутримышечно ввести 2 мл 20 % кофеина.
Ввести внутривенно капельно полиглюкин, физиологический раствор, раствор Рингера и 5 % раствор глюкозы. Срочно госпитализировать в ближайшем порту.
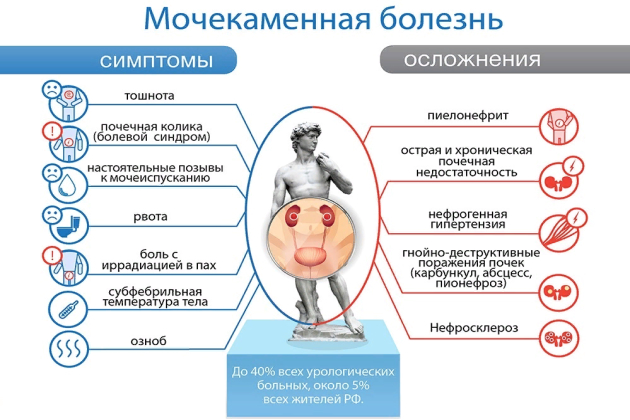
Мочекаменная болезнь
Это заболевание часто встречается в море. Почечные камни образуются в силу ряда причин, часто из-за некачественной питьевой воды. Их химический состав, размеры и форма различны. При смещении камня с места возникают клинические проявления заболевания.
Источник: Freeimages.com
Часто внезапно, без видимой причины, возникают сильные приступообразные боли в пояснице, нижней части живота, отдающие в пах, половые органы. Приступы боли могут повторяться, длятся до 10 минут и дольше. У больного учащены позывы на мочеиспускание, но при этом выделяется незначительное количество мочи. Мочеиспускание болезненно. Больной беспокоен, не находит себе места, стонет. Часто больного тошнит, выступает пот. Пульс учащается, температура остается нормальной. При простукивании области поясницы боли усиливаются.
Лечение
Для обезболивания внутримышечно ввести 5 мл баралгина. Если его нет, можно ввести 4 мл 50 % анальгина и 1 мл 0,1 % атропина. Для обезболивания можно ввести и трамал. Помогают и следующий “коктейль”: 2 мл 50 % анальгина, 2 мл 2 % папаверина и 1 мл димедрола в одном шприце.
При продолжительном приступе инъекции повторять каждые 4-6 часов. К области поясницы прикладывать грелку с горячей водой или больного положить в горячую ванну. Больному дать обильное питье.
Предлагается к прочтению: Комы
При повышении температуры, ознобе можно предполагать возникновение инфекции мочеточников, в таком случае больному целесообразно назначить антибиотики.
Если боли не стихают, возникает задержка мочи, больного доставить в ближайший порт.
