Кровотечение возникает при нарушении целостности кровеносного сосуда вследствие травмы или других заболеваний. В организме человека около 5 литров крови. Здоровый человек может потерять около 0,5 литра крови, и такое количество не представляет опасности для его здоровья. Потеря большего количества крови уже может угрожать здоровью и жизни.
Различают кровотечения внешние, когда кровь изливается из раны на поверхность, и внутренние, когда кровь изливается в ткани органов или полости тела. Кровотечение может быть первичным, возникающим сразу после повреждения кровеносного сосуда, и вторичным, возникающим через некоторое время в силу ряда причин.
В зависимости от поврежденных кровеносных сосудов выделяются четыре основных вида кровотечений. Артериальное кровотечение. Одно из самых опасных кровотечений. Кровь при этом алая, изливается пульсирующей струей. Кровотечение из крупных артерий рук, шеи, ног может быть настолько сильным, что пострадавший умирает в течение несколько минут. В случае артериального кровотечения необходимо немедленно его остановить.
Венозное кровотечение. Венозная кровь темнее артериальной, изливается ровно. При повреждении шейных вен в них может попасть воздух и, дойдя по венам до легочной артерии, может ее закупорить. Наступает мгновенная смерть в результате воздушной эмболии.
Капиллярное кровотечение. Это кровотечение из мелких кровеносных сосудов, когда кровоточит вся поврежденная поверхность. Оно чаще всего не представляет угрозы для жизни пострадавшего, может самостоятельно прекратиться.
Паренхиматозное кровотечение. Возникает при повреждениях печени, селезенки, легких, почек, органов, имеющих обширную кровеносную сеть. Кровотечение чаще всего внутреннее, невидимое, опасное для жизни. Это кровотечение опасно тем, что кровеносные сосуды данных органов не сокращаются, вследствие чего кровотечение не прекращается.
Клинические симптомы кровопотери зависят от количества потерянной крови и скорости кровотечения. Потерявший много крови больной жалуется на общую слабость, головокружение, жажду, рябь в глазах, одышку, чувство страха. Кожные покровы больного бледные, влажные и холодные. Зрачки расширены, пульс учащенный, неровный, слабый, давление низкое. Больной может потерять сознание.
Наиболее опасно внутренне кровотечение, причиной которого является травма или заболевание. Внутреннее кровотечение бывает скрытым и видимым.
Скрытое кровотечение встречается при закрытых переломах костейПервая помощь при переломе костей, травмах печени и селезенки, видимые кровотечения – это легочные, желудочные и кишечные кровотечения. В таких случаях появляются примеси крови в мокроте, рвотной массе или стуле. При легочном кровотечении при каждом приступе кашля выступает красная кровавая пена. При желудочном или кишечном кровотечении больного рвет кровью или рвотной массой цвета кофейной гущи, а стул имеет цвет дегтя. Очень опасны колотые и огнестрельные раны, вследствие которых может возникнуть сильное внутреннее кровотечение. Важным признаком внутреннего кровотечение является учащение пульса и снижение артериального давления. Поэтому при подозрении на внутреннее кровотечение регулярно, каждые 5-10 минут, измеряются пульс и давление. Если в течение часа давление не падает, а частота пульса снижается, внутреннее кровотечение маловероятно.
Способы остановки кровотечения
Наружное кровотечение из раны или поврежденного кровеносного сосуда можно быстро остановить с помощью давящей повязки, изменения положения конечности, сдавливания кровеносного сосуда в определенном месте, наложения жгута.
Давящая повязка. Это один из простейших способов остановки кровотечения. На рану кладется стерильная салфетка, тампон индивидуального пакета или иная чистая материя, которая прижимается рукой и туго бинтуется. Если повязка пропитывается кровью, на нее кладется новая салфетка и прибинтовывается. Первую салфетку снимать нельзя. Давящую повязку не менять несколько дней.
Изменение положения конечности. При сильном кровотечении конечности или головы наложить давящую повязку, затем поврежденную часть тела приподнять повыше. В таком положении снижается артериальное и венозное давление, вместе с тем и кровотечение. Если кровоточит рука или нога, приподнимается вся конечность. Сдавливание кровеносных сосудов. Применяется при сильном артериальном кровотечении как экстренный способ остановки кровотечения. Артерия сдавливается пальцами выше места ранения там, где сосуд находится не слишком глубоко или его можно прижать к кости (рис. 1).
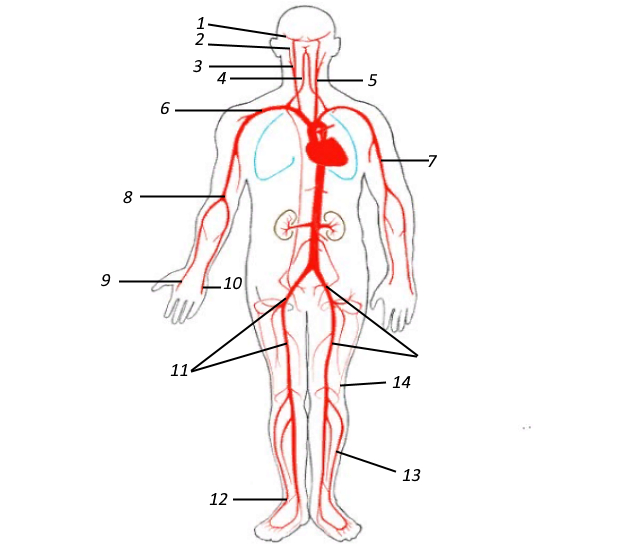
1 – височная; 2 – затылочная; 3 – наружная челюстная; 4 и 5 – левая и правая общие сонные артерии; 6 – подключная; 7 – подмышечная; 8 – плечевая; 9 – лучевая; 10 – локтевая; 11 – бедренная; 12 – задняя большеберцовая; 13 – передняя большеберцовая; 14 – подколенная
Самыми эффектными являются сжатия плечевой и бедренной артерий. Артерия сдавливается большим пальцем или кончиками четырех пальцев. На рис. 2 указаны точки и способы сдавливания артерий при кровотечениях из различных частей тела.
Сдавливание артерий необходимо как можно быстрее заменить другим методом.
В большинстве случаев положительный эффект достигается путем сильного сгибания конечности, так как большая часть крупных артерий конечностей проходит через подвижную часть суставов.
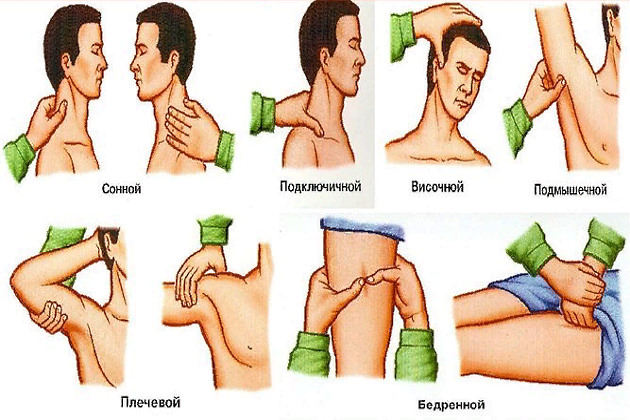
височную артерию возле уха при височных кровотечениях; наружную челюстную при кровотечениях щеки; левую общую сонную артерию при кровотечениях левой стороны лица; правую подключичную артерию при кровотечениях подмышечной впадины; правую подмышечную артерию при кровотечениях подмышечной впадины; плечевую артерию при кровотечениях предплечья; бедренную артерию при кровотечениях бедра
Перед сгибанием конечности на место сгиба кладется марлевый валик, после чего артерия сдавливается, и кровотечение останавливается. При кровотечениях предплечья на локтевой сгиб следует положить марлевый валик, руку сильно согнуть в локтевом суставе и подвязать ее косынкой (рис. 3).
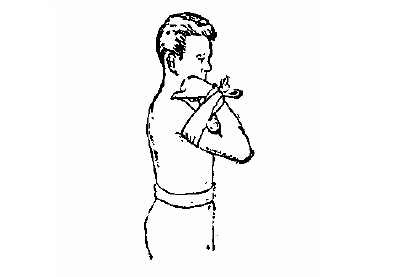
При кровотечении плеча марлевый валик кладется в подмышечную впадину, и плечо туго прибинтовывается к грудной клетке (рис. 4).

При кровотечениях голени марлевый валик кладут в подколенную ямку, ногу сильно сгибают в коленном суставе, и голень привязывают к бедру (рис. 5). При кровотечениях бедра марлевый валик кладут в паховый сгиб, бердо сгибают, притягивают к животу и туго бинтуют. Вместо марли можно использовать любой материал, в том числе и одежду пострадавшего.

Наложение жгута. Жгут (рис. 6) накладывается лишь в тех случаях, когда все вышеуказанные способы остановки кровотечения оказались неэффективными. Наложение жгута должно применяться как можно реже, так как пострадавший сможет попасть к врачу довольно нескоро. Если жгут держать более двух часов, то как правило конечность потребуется ампутировать.
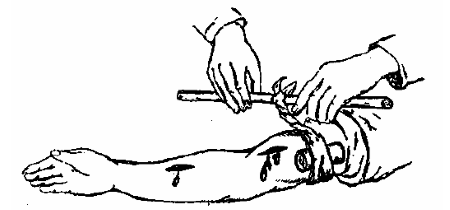
Жгут представляет собой эластичную резиновую ленту или трубку длиной около полутора метров. На одном ее конце имеются петли, на другом – пуговица, которая используется для фиксации жгута. Жгут накладывается на конечность, имеющую одну кость (плечо, бедро).
Во избежание повреждения мягких тканей жгут накладывается поверх одежды или под него подкладывают мягкую материю, конечность приподнимают, накладывают жгут – его растягивают и обматывают несколькими турами вокруг конечности, пока кровотечение не остановится. Обороты жгута не должны накладываться друг на друга. Самым тугим должен быть первый тур. Концы жгута фиксируются с помощью петли и пуговицы (или цепочки и крючка). После наложения жгута на рану кладется стерильная повязка. Натяжение жгута каждый час следует ослаблять. Когда конечность покраснеет, и кровотечение возобновится, жгут затягивают вновь.
Эластичный жгут можно заменить не эластичной материей (косынкой, продольно разорванным полотенцем). Материю, также как и жгут, несколько раз оборачивают вокруг конечности, и ее концы завязывают на крепкий узел, под который подкладывают деревянную палочку и крутят ее до тех пор, пока кровотечение не остановится. Затем для того, чтобы жгут не раскрутился, один конец палочки засовывают за жгут (материю). Такой метод остановки кровотечения называется закруткой (рис. 7).
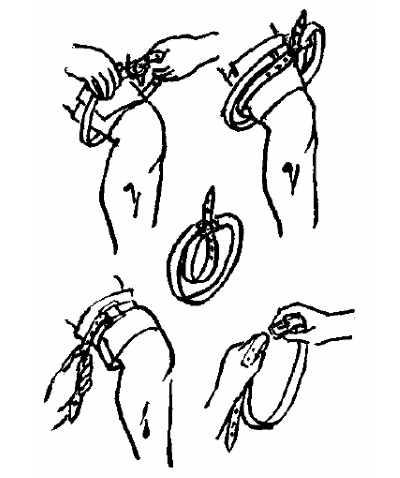
Закрутку каждые 15 минут следует ослаблять, подождать, пока конечность покраснеет, а при возобновлении кровотечения вновь закрутить.
Реанимация
Реанимация – процесс оживления организма, цель которого восстановление нарушенных жизненно важных функций организма: кровообращения и дыхания. Смерть наступает в результате прекращения кровообращения, дыхания, деятельности нервной системы. Эти функции организма тесно взаимосвязаны между собой: при остановке одной из них прекращаются и другие. Чаще всего смерть вызывается остановкой кровообращения. Затем гаснет сознание, после чего останавливается дыхание. Если смерть вызвана прекращением дыхания, то после этого гаснет сознание, затем останавливается кровообращение.
При остановке кровообращения или дыхания прекращается подача кислорода в клетки организма. Самым чувствительным к недостатку кислорода органом является мозг. Если в течение 4-6 минут в его клетки не поступает кислород, мозг погибает (при некоторых условиях, например, морозе, этот период может продлиться до 15 минут).
Смерть может наступать длительно и мгновенно. В случаях длительной смерти организма, например, от обескровливания, можно выделить несколько ее этапов:
- Предагония. Во время ее сознание спутано. Резко падает артериальное давление, пульс учащенный, нитевидный, дыхание поверхностное. Предагония может длиться от нескольких минут до нескольких часов.
- Агония. Это последний всплеск активности жизненно важных функций организма перед смертью: постепенно крепнет дыхание, затем слабеет и прекращается. Артериальное давление может повыситься до 30-40 мм ртутного столба. Иногда человек может даже придти в сознание.
- Клиническая смерть. Сердечная деятельность и кровообращение останавливаются, однако изменения в жизненно важных органах еще обратимы. Она длится 5-15 минут. Поэтому при проведении методов реанимации в это время (массаж сердца, искусственное дыхание) еще можно спасти пострадавшего.
Клиническая смерть определяется по следующим признакам:
- отсутствует кровообращение (на крупных шейных артериях нет пульса, не слышны сердечные тоны, цианоз или мертвенная бледность кожных покровов),
- отсутствует дыхание (дыхания не слышно, грудная клетка неподвижна),
- отсутствует сознание,
- глазные зрачки расширены.
Клиническую смерть необходимо определить очень быстро, поэтому при каждом случае потери больным сознания следует подозревать клиническую смерть. Обычно для ее определения достаточно констатировать отсутствие пульса в области крупных шейных артерий и дыхательных движений грудной клетки. Иногда за клиническую смерть принимается обычный обморок, во время которого кровообращение не останавливается и есть пульсация на крупных артериях.
В случае клинической смерти зрачки расширены. На рис. 8 показано, как можно проверить дыхание и реакцию глазных зрачков на свет.
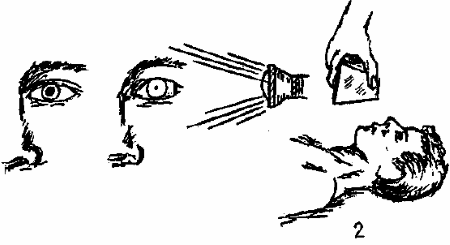
1 – сужение зрачка на световое раздражение; 2 – определение дыхания с помощью зеркальца
После клинической смерти наступает биологическая смерть. Наступают необратимые изменения в клетках коры головного мозга. Тело охлаждается, на отлогих частях тела появляются трупные пятна. Окоченение тела наступает через 3-4 часа после смерти и продолжается около 24 часов.
Искусственное дыхание. Целью искусственного дыхания является обеспечение кислородом тканей организма, прежде всего головного мозга. Пострадавшего укладывают на спину на пол, голову резко запрокидывают, под затылок кладут валик, рот остается приоткрытым. Полость рта с помощью обернутого марлей или бинтом пальца освобождают от слизи, крови, желудочного содержимого. При выполнении искусственного дыхания “изо рта в рот” оказывающий помощь делает глубокий вдох и, плотно прижав губы к губам пострадавшего, делает быстрый выдох в его легкие. При этом нос пострадавшего зажимают пальцами, чтобы воздух не вышел через нос. Ритм вдохов – 15 раз в минуту, они должны быть глубокими, продолжительностью 3-4 секунды. В момент вдоха грудная клетка пострадавшего должна расширяться. Искусственное дыхание можно выполнять “изо рта в рот” или использовать воздуховод (S-образную трубку).
Закрытый (непрямой) массаж сердца применяется при остановке сердечной деятельности, когда пульс на шейных артериях не прощупывается. Оказывающий помощь опускается рядом с пострадавшим с любой стороны и кладет ладонь на нижнюю часть грудины. Ладонь другой руки с максимально отогнутой кистью кладет поверх первой руки и энергичными толчками прижимает грудину к позвоночнику на 3-4 см (рис. 9). Если искусственное дыхание и массаж сердца выполняет один человек, то он, произведя 30 сильных нажима продолжительностью в одну секунду, делает два вдоха изо рта в рот или изо рта в нос.
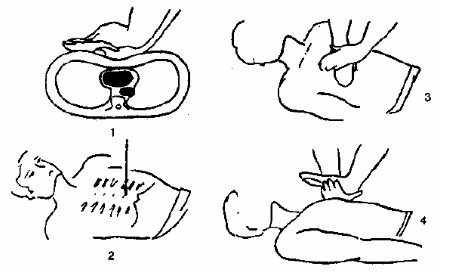
1 – ритмические надавливания на грудь; 2 – область надавливания на грудь (нижняя треть груди); 3 и 4 – правильное положение рук
Если спасателей двое, то один выполняет массаж сердца – 5 нажимов в области грудины, после чего второй выполняет один вдох.
Массаж сердца нельзя прекращать более чем на пять секунд. Выполняющий искусственное дыхание во время массажа сердца обязан следить за появлением пульса на сонной артерии, чтобы определить возобновление самостоятельной сердечной деятельности. При появлении сердечных сокращений массаж сердца прекращается, а искусственное дыхание продолжается до полного и постоянного восстановления дыхания. Реанимационные мероприятия продолжаются до полного восстановления жизненно важных функций организма пострадавшего, но не дольше 1-1,5 час.
Травматический шок
Травматический шок – это нейрорефлекторная реакция организма, вызванная тяжелыми травмами (сильные раны, открытые и закрытые переломы), большой потерей крови, ожогамиОказание первой помощи при электротравмах, ожогах и утоплении, тяжелыми заболеваниями (инфаркт миокарда, непроходимость кишечника, прободение язвы желудка или двенадцатиперстной кишки) и др. Вследствие тяжелого нарушения функций центральной нервной системы дезорганизуется деятельность всех важных органов. Шок всегда представляет угрозу для жизни.
Первичный шок развивается непосредственно во время ранения и длится от нескольких минут до нескольких часов. Возможен и вторичный шок, развивающийся через несколько часов после ранения вследствие усиливающихся болей и токсичного (отравляющегоПомощь при острых отравлениях) воздействия разрушенных тканей. Вторичный шок может наступить вследствие неправильного оказания первой помощи (при плохой иммобилизации перелома, неэффективной остановки кровотечения), неправильно выбранного способа транспортировки больного, а также если пострадавшему не введены обезболивающие лекарства.
Различают две стадии травматического шока:
- Стадия возбуждения. Она наступает в момент ранения и длится несколько секунд или минут, иногда до двух часов. Пострадавший находится в сознании, беспокоен, кричит, стонет, реагирует на боль. Кожные покровы бледные или посиневшие. Дыхание и пульс учащаются, кровяное давление нормальное, иногда повышенное.
- Стадия апатии наступает в результате истощения компенсационных возможностей нервной системы, сердца, кровеносных сосудов, легких, печени, почек. Сознание больного спутано, он ко всему равнодушен, ни на что не жалуется, не стонет, находится в оцепенении. Лицо бледное, выступает холодный пот. Кожные покровы холодные, черты лица заостряются, глаза проваливаются. Взгляд неподвижен и устремлен вдаль. На вопросы не отвечает или отвечает чуть слышно. Дыхание частое, поверхностное. Пульс слабый и частый. Часто происходит непроизвольное выделение мочи и кала. Позже пострадавший теряет сознание и умирает.
При наступлении шока необходимо постоянно следить за частотой пульса и давлением, так как по этим признакам определяется степень тяжести состояния больного.
Чем ниже кровяное давление и чем чаще пульс, тем глубже шок.
Неотложная помощь:
- остановить кровотечение, наложив давящую повязку, сдавливая кровеносные сосуды выше раны, наложив жгут, ввести обезболивающие лекарства. Срочно внутримышечно ввести 50-100 мг (1-2 мл) трамала, если состояние не улучшается, инъекции трамала повторить. Внутривенно капельно ввести полиглюкин, реополиглюкин, 5 % раствор глюкозы;
- в случае переломов или обширных повреждений мягких тканей произвести транспортную иммобилизацию;
- перенести пострадавшего в каюту, согреть его, успокоить, дать горячего кофе или чая (если не повреждены органы брюшной полости);
- телу придать удобное положение, приподняв ноги на высоту около 30 см, в случае, если нет травм таза, позвоночника или грудной клетки;
- для улучшения сердечно-сосудистой деятельности внутримышечно ввести 0,5-1 мл 1 % мезатана, если состояние не улучшается, инъекцию мезатана повторить. Внутримышечно ввести 2 мл 20 % кофеина;
- ввести внутримышечно одну ампулу преднизолона, затем инъекции преднизолона повторять каждые 10 минут;
- постоянно следить за частотой пульса и кровяным давлением.
Травмы головы
В момент несильного удара на месте ушиба происходит кровоизлияние и образуется гематома. Появляется синяк. Видима ограниченная припухлость кожи (шишка). Кожа головы и лица легко повреждается. Раны обильно кровоточат вследствие обширной сети кровеносных сосудов.
В результате сильных ушибов головы возможно сотрясение мозга, а в более тяжелых случаях ушиб мозга. Во время сотрясения мозга больной теряет сознание – от нескольких секунд до нескольких минут, а в случае ушиба на несколько часов и более. Больной испытывает тошноту, иногда открывается рвота, возникает головокружение, нарушается память. Больной сонлив, пассивен, иногда возбужден. Пульс замедленный. В тяжелых случаях возможны парез конечностей, паралич, нарушения речи. Зрачки могут быть расширены в разной степени. Встречаются переломы костей черепа: свода и основания черепа, проникающие переломы. Перелом свода черепа образуется от прямого удара в голову. Их тяжело диагностировать. Клиническая картина сходна с картиной сотрясения мозга или ушиба. При переломе основания черепа из ушей, носа и рта может выделяться кровь и мозговая жидкость (ликвор). В зависимости от места перелома вокруг глаз на 1-2 сутки или позднее образуются синяки “очки” и другие симптомы ушиба мозга.
Предлагается к прочтению: Первая помощь при несчастных случаях
Проникающие переломы сопровождаются сдавливанием, повреждением мозга. В случае сдавливания мозга в полость черепа из поврежденных кровеносных сосудов изливается кровь, которая, скопившись и образовав гематому, может давить на мозг. Сразу после травмы проявляются симптомы ушиба головного мозга. Через некоторое время симптомы слабеют или исчезают вовсе, но по прошествии некоторого времени проявляются симптомы сдавливания головного мозга – потеря сознания, судороги, нарушения речи, паралич и др. Период, когда после травмы состояние больного улучшается, носит название светлого периода. В это время в полости черепа скапливается кровь, которая затем начинает сдавливать мозг. Светлый период длится от нескольких часов до нескольких дней, после чего состояние больного ухудшается, начинаются сильные головные боли, бессонница, тревожное состояние, тошнота, рвота, помутнение или потеря сознания, пульс замедляется до 30-40 ударов в минуту. Подобное состояние представляет угрозу для жизни.
Неотложная помощь
В случае несильных ушибов к голове прикладывается холод. На раны накладывается давящая повязка. При ранениях лица больного укладывают на спину, голову поворачивают на бок, чтобы кровь не попала в дыхательные пути (рис. 10). В случае сотрясения и ушиба мозга обязателен строгий постельный режим.
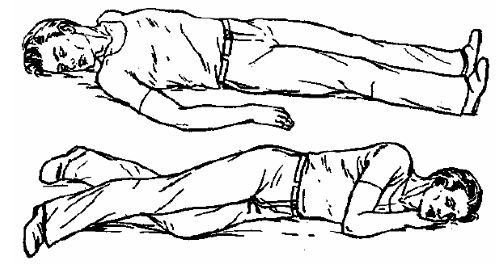
К голове прикладывается холод. Больного укладывают на бок, чтобы он не захлебнулся рвотной массой. Следует постоянно следить за пульсом и измерять кровяное давление. От головной боли дается анальгин.
Внутримышечно вводится 1 мл реланиума. В случае открытых проникающих переломов вокруг раны накладывается ватно-марлевое кольцо и поверх него рана забинтовывается.
Больных с ушибом мозга, переломами основания черепа, проникающими переломами (даже в случае подозрения) срочно госпитализируют в ближайшем порту.
