Различают непроникающие и проникающие травмы грудной клетки, с повреждением ее органов и без повреждения органов.
Непроникающие травмы образуются в результате сильных ударов в грудь или спину, при падении и сдавлении грудной клетки. Различают ушибы, сотрясения, сдавления, переломы ребер и грудины.
Травмы грудной клетки
Ушибы грудной клетки сопровождаются местной болью, усиливающейся при нажиме на ушибленное место, при дыхании, во время движений. Часто происходит кровоизлияние в мягкие ткани. Образуются синяки, припухлости кожи, отеки.
В случае сотрясения нарушаются функции органов грудной клетки – легких, средостения, сердца. Пульс учащается, иногда неритмичен. Кровяное давление падает. Дыхание поверхностное, нерегулярное. Кожные покровы приобретают синюшный оттенок.
При сдавлении грудной клетки могут оказаться поврежденными органы грудной полости. В них происходит кровоизлияние, повреждаются легкие, сердце. Часто возникают переломыПервая помощь при переломе костей ребер, грудины, даже позвонков. Такие травмы очень тяжелые, опасные для жизни. Только от одного сдавления грудной клетки без больших повреждений ее органов может развиваться асфиксия. Затрудняется или прекращается дыхание, организм начинает испытывать кислородное голодание, не выделяется углекислый газ. Попавшая в дыхательные пути кровь еще больше затрудняет дыхание. У больного при кашле образуется кровавая пена. Слабеет или прекращается сердечная деятельность.
В результате сильного давления в груди и кровеносных сосудах лопаются мелкие вены, капилляры, образуются кровоподтеки на глазных яблоках, переносице, ушах, коже, в мозге и его оболочке.
В результате ухудшаются зрение, слух, нарушается сознание. Из-за нарушения оттока крови отекают шея и лицо.
Проникающие ранения наносятся различными острыми предметами, огнестрельным оружием, иногда они возникают при переломах ребер. Повреждается пристеночная плевра, покрывающая внутри органы грудной полости. Раны в области грудной клетки создают условия для попадания извне воздуха в грудную полость во время вдоха. Попавший в грудную полость воздух сдавливает легкое, и оно перестает участвовать в процессе дыхания или участвует лишь частично. Состояние, когда сквозь проникающую рану в области грудной клетки воздух попадает в грудную полость, называется пневмотраксом. Еще более тяжелое и опасное состояние возникает тогда, когда при ранении повреждается легкое и воздух во время вдоха сквозь поврежденное легкое попадает в грудную клетку. Во время выдоха воздух из-за закупорившегося легочного клапана не может выйти из грудной клетки. Он скапливается в плевральной полости, сдавливает легкое, может сместить средостение с сердцем и крупными кровеносными сосудами на здоровую сторону грудной клетки. При этом состояние больного резко ухудшается, развивается острая дыхательная недостаточность – больной синеет, задыхается.
Неотложная помощь
На место ушиба грудной клетки в течение первых суток прикладывается холод, затем – тепло. Для снижения боли назначить анальгин по 0,5 3-4 раза в день.
В случае сотрясения или сдавления грудной клетки показан строгий постельный режим. Больной укладывается в полусидячем положении с подтянутыми ногами, согнутыми коленях. Под подколенные ямки кладутся валики. Для обезболивания внутримышечно вводится 1-2 мл трамала, при необходимости инъекции повторяются. Для поддержания сердечной деятельности вводится 2 мл 20 % кофеина.
Раны обрабатываются и перевязываются в обычном порядке.
При проникающих ранениях грудной клетки на рану немедленно накладывается стерильная широкая герметичная повязка для избежания попадания воздуха в плевральную полость. Кожа вокруг раны смазывается вазелином, на рану накладывается стерильная марлевая салфетка, поверх нее кладется слой ваты, клеенка или подобный материал, и поверх наклеиваются, широко охватывая всю грудную клетку, полоски пластыря. Они наклеиваются во время выдоха.
Если больной без сознания, его укладывают со слегка приподнятой верхней частью тела на поврежденный бок, чтобы улучшился процесс дыхания в здоровом легком и уменьшились дыхательные движения на поврежденной стороне.
Для уменьшения кашля следует давать тусупрекс 0,02 в таблетках 3-4 раза в день.
Во всех случаях травм грудной клетки следует постоянно наблюдать больного, следя за его дыханием, пульсом, кровяным давлением.
Тяжелых больных срочно госпитализируют в ближайшем порту.
Травмы живота
Травмы живота бывают закрытыми и открытыми.
Закрытые травмы образуются в результате ударов в живот, при падении на живот или при его сдавлении. Может разорваться печень, селезенка, поджелудочная железа, желудок, кишки, брыжейка, нередко бывают повреждены другие органы брюшной полости.
Больной испытывает сильную боль в области травмы или всего живота, развивается коллапс, шок разной степени, возможно внутреннее кровотечение. Пострадавший бледнеет, у него выступает холодный пот. Учащаются и слабеют пульс и дыхание, падает кровяное давление. Уменьшаются или исчезают дыхательные движения брюшной стенки. Больной сначала беспокоен, стонет, затем становится апатичным, вялым.
При ощупывании брюшной стенки ощущается напряжение ее мышц, сначала в области повреждения, а затем по всему животу. Излившееся желудочно-кишечное содержимое, кровь, желчь оказывают раздражающее воздействие на брюшину, развивается перитонит (воспаление брюшины). Боли в животе нарастают, симптом Блюмберга становится резко положителен (при мягком нажатии пальцами на брюшную стенку и резком их отнятии усиливается боль в области травмы живота). В результате паралича кишечника живот раздувается, появляются тошнота, рвота, язык и губы становятся сухими, больной испытывает жажду. Температура повышена. При скоплении в нижней части области живота крови и желудочно-кишечного содержимого при простукивании брюшной стенки слышен глухой звук.
Тяжело установить, который из органов брюшной полости поврежден. Однако проявляются некоторые специфические симптомы, характерные при повреждении отдельных органов.
Разрыв печени или селезенки сопровождается обильным внутренним кровотечением, в результате чего развивается тяжелый шок. Больной в короткий срок теряет много крови. Иногда кровь скапливается в капсуле под печенью или селезенкой, которая через несколько дней может лопнуть, то есть после сравнительно удовлетворительного состояния у больного внезапно возникает сильное кровотечение, и он умирает. Поэтому за пострадавшим с любой травмой живота необходимо постоянно вести наблюдение. При повреждениях печени самые сильные болевые ощущения возможны под правой реберной дугой и выше, а в случае повреждения селезенки – под левой. При разрыве желудка и кишечника возникают сильные боли в области живота, наступает резкое напряжение мышц брюшной стенки. При ощупывании брюшная стенка твердая. Кровотечение в этих случаях идет медленнее, быстрее развивается перитонит. При повреждениях желудка начинается рвота с примесями крови.
Открытые травмы живота. Брюшина и органы брюшной полости повреждаются в результате ранений острыми предметами, огнестрельным оружием. Обычно тяжело установить характер раны (сквозная или несквозная), повреждены ли внутренние органы, и которые. Небольшие, не кровоточащие или слабо кровоточащие, не вызывающие сильных болевых ощущений раны обманчивы. Такие раны в области брюшной полости очень опасны, так как на их фоне могут развиваться опасные осложнения. Открытое ранение нетрудно установить, когда из раны изливается кровь, желудочно-кишечное содержимое. В ране могут быть виден большой сальник, кишечная петля.
В зависимости от того, какой орган поврежден, зависит степень внутреннего кровотечения, развивается шок, воспаление брюшины с теми же характерными для них симптомами, что и при закрытых повреждениях органов брюшной полости.
Неотложная помощь
Больного укладывают со слегка приподнятой верхней частью тела и согнутыми в тазобедренном и коленном суставах ногами, с подложенными под подколенные ямки валиками (рис. 1).

Для обезболивания вводится внутримышечно 1-2 мл трамала, если боль не проходит, инъекции трамала повторить. На обработанную рану накладывается стерильная повязка. Выпавшие из раны органы обратно не вправляются. Их накрывают стерильной салфеткой и живот не туго перевязывается. Больному нельзя давать пить, можно лишь смочить губы и язык. Постоянно следить за пульсом, кровяным давлением, состоянием живота. Больного как можно быстрее доставить в ближайший порт для срочного операционного лечения.
Травмы почек, мочевого пузыря, мочеиспускательного канала
Встречаются закрытые и открытые повреждения почек. Как в одном, так и в другом случае при повреждении почек развивается шок. Больной жалуется на сильные боли в области почек. Моча с кровью, иногда со сгустками крови. При закупорке мочеточника кровяными сгустками начинаются почечные колики, рези, отдающие в пах и семенник. Вокруг поврежденной почки происходит кровоизлияние, образуется гематома, в области почки прощупывается болезненная припухлость мягких тканей. При разрыве брюшины кровь и моча попадают в брюшную полость. Наряду с внутренним кровотечением развивается воспаление брюшины.
Мочевой пузырь разрывается в результате удара в нижнюю часть живота или повреждается при переломах тазовых костей. Больной жалуется на очень сильные боли в нижней части живота, возможен шок. У больного частые позывы на мочеиспускание, но выделяется лишь незначительное количество мочи. При попадании мочи в брюшную полость развивается воспаление брюшины.
Разрыв мочеиспускательного канала происходит при переломе тазовых костей или при ударах в промежность, при повреждениях полового члена. В результате кровоизлияния половой член сильно опухает, синеет. Происходит задержка мочи. Из наружного отверстия мочеиспускательного канала идет кровь.
Неотложная помощь
В случаях упомянутых травм пострадавшему назначают строгий постельный режим, противошоковое лечение. Для обезболивания внутримышечно ввести 1-2 мл трамала, по необходимости инъекции повторить. На раны накладываются стерильные повязки, к месту повреждений прикладывается холод. Больного следует срочно госпитализировать в ближайшем порту для хирургического лечения.
Травмы и заболевания мужских половых органов
Травмы яичек бывают закрытые и открытые. От ушиба, удара наступает сильная боль, часто шок. В мошонке и яичках происходит кровоизлияние. Мошонка опухает, синеет. Яички опухают, твердеют, очень болезненны. Излившаяся кровь резорбируется – рассасывается через 2-3 недели. При попадании инфекции начинается воспаление яичек и мошонки. Открытые повреждения яичек, как и повреждения других половых органов, сильно кровоточат.
Предлагается к прочтению: Кровотечение
Травмы полового члена очень болезненны, половой член, а иногда и мошонка, опухает, синеет, может посинеть промежность, внутренняя поверхность бедер, область анального отверстия. У больного затруднено мочеиспускание. При разрыве мочеиспускательного канала из наружного отверстия мочеиспускательного канала может выделяться кровь. Повреждения полового члена сопровождаются сильным кровотечением.
Неотложная помощь
Больной должен лежать, пока боли не стихнут. Внутримышечно вводят 2 мл 50 % анальгина или 1-2 мл трамала 2-4 раза в день. На рану накладывается стерильная повязка. На мошонку, как при закрытых травмах, так и при открытых, накладывается суспензорий, т. е. поддерживающая мошонку повязка. Рекомендуются успокоительные средства: рудотель по 1 таблетке 2-3 раза в день. В случае закрытых травм яичек в течение 3-4 дней проводят местные тепловые процедуры.
В случае тяжелых травм или при сильном кровотечении больного доставляют в ближайший порт к хирургу.
Острое воспаление яичек и их придатков
Подобное воспаление развивается в результате осложнения перенесенного инфекционного заболевания, чаще всего паротита. Заболевание начинается внезапно. Температура поднимается до 39-40 °С, больного знобит. Возникают болезненные ощущения в одном или в обоих яичках и придатках, а также ноющая боль в области мошонки. Кожа мошонки краснеет, отекает, становится блестящей. При ощупывании наблюдается увеличение и болезненность яичек и придатков (при их воспалении). Заболевание длится около недели.
Водянка яичка (гидроцеле)
При остром воспалении яичек и придатков, после травм, в мошонке через некоторое время скапливается прозрачная жидкость. Возникают тупые боли, ощущение тяжести. Одна или обе стороны мошонки увеличиваются, мошонка принимает грушевидную форму, ее кожа разглаживается. При ощупывании мошонки ощущается флюктуация (переливание, колыхание жидкости). Характерен симптом просвечивания: при просвечивании мошонки с противоположной стороны фонариком через трубочку, скрученную толстую бумагу или тетрадь, виден розовый цвет. Этот симптом помогает отличить водянку от паховой грыжи, когда в мошонку опускается кишечная петля или в ней защемляется.
Неотложная помощь
Назначают постельный режим. На мошонку надевают суспензорий, а под нее кладут подушечку. Для обезболивания назначают 0,5 анальгина 3 раза в день, в случае возникновения воспаления целесообразно назначение 0,5 аспирина 3 раза в день после еды или 0,2 парацетамола 3 раза в день. При повышении температуры назначить ампициллин по 2 таблетки 4 раза день. Греть. В случае водянки по возможности отправить в ближайший порт для проведения пункции мошонки (для выведения жидкости).
Растяжение связок суставов и разрывы сухожилий
Подобные травмы возникают в результате резкого движения в суставе, поскользнувшись, при падении, прыжке. Внезапно в области сустава возникает сильная боль, от кровоизлияния сустав опухает, движения в суставе сильно ограничены. При травме могут быть разорваны сухожилия.
Наиболее часто встречаются растяжения и разрывы связок суставов предплечья, колена, большого пальца, реже – разрывы ахиллового сухожилия. При разрыве сухожилия нарушается функция поврежденной конечности: невозможно согнуть или выпрямить палец или стопу.
Неотложная помощь
При растяжениях связок голеностопного и коленного суставов больному назначается постельный режим. На поврежденный сустав накладывается тугая эластичная повязка (на голеностопный сустав – крестообразная, на коленный сустав – колосовидная). Поврежденную конечность укладывают повыше. При растяжении плечевого, локтевого и лучезапястного суставов руку следует подвязать косынкой. На 3-4 часа прикладывается холод. Через несколько дней назначают тепловые процедуры (теплые ванночки), массаж, рекомендуется двигать, упражнять сустав.
В случае разрыва сухожилия больного направить на хирургическое лечение.
Травмы коленного сустава
Часто встречается ушиб коленного сустава. В результате такого ушиба происходит кровоизлияние в полость сустава и околосуставные ткани. Коленный сустав сильно опухает, возникают боли, особенно во время движений, нарушается функция сустава. Больной держит ногу в полусогнутом положении. При травмах коленного сустава возможны и разрывы мениска. Между оболочками коленного сустава имеются два (внутренний и наружный) хрящевых диска в форме полумесяца. При разрыве мениска возникают боли в коленном суставе, припухлость, нарушается его функции.
Иногда после травм в коленный сустав изливается большое количество крови или оболочки поврежденного сустава продуцируют воспалительную жидкость. Коленный сустав сильно опухает, значительно увеличивается в объеме, полностью нарушается его функция.
Неотложная помощь
Больному назначают постельный режим, коленный сустав иммобилизуют, наложив колосовидную повязку, а в тяжелых случаях – шину. Дальнейшая помощь как и в случае растяжения связок коленного сустава.
При подозрении на скоплении в коленном суставе крови или жидкости, больного отправить в ближайший порт для пункции коленного сустава.
Вывихи
Вывихом называют смещение суставных концов сочленяющихся костей за пределы сустава. Вывихи бывают полные и неполные. Встречаются повторяющиеся вывихи нижней челюсти и плеча. Они часто случаются в том же суставе, повторяются даже при незначительной травме и легко вправляются.
Вывих возникает при непрямом механическом воздействии на сустав, например, при падении на кисть происходит вывих плеча. Он возможен и при сильном сокращении мышц страдающей конечности, реже при травмах самого сустава. Разрывается суставная капсула. Происходит кровоизлияние в полость сустава и околосуставные ткани. Возможен перелом костей. В редких случаях происходят открытые вывихи.
Вывих можно определить по следующим признакам:
- боль в суставе и болезненность при ощупывании области сустава;
- нарушение функций сустава и всей поврежденной конечности;
- вынужденное положение конечности;
- деформация поврежденного сустава;
- припухлость области сустава в результате кровоизлияния;
- конечность по сравнению со здоровой укорочена, реже – удлинена;
- ощущается пружинистое сопротивление конечности при попытке произвести движение;
- прощупывается головка сместившейся из сустава кости и пустая суставная сумка;
- при повреждении нервов нарушается чувствительность.
Вывих нижней челюсти возникает при чрезмерном открывании рта, при зевоте, от удара в челюсть. Рот больного открыт, подбородок выдвинут вперед, невозможно сжать зубы. При одностороннем вывихе подбородок смещен в здоровую сторону.
Вывих плечевой кости – плечо опущено, удлинено, удалено от грудной клетки, его невозможно приблизить к ней. Больной здоровой рукой поддерживает поврежденную руку. При вывихе плеча возможны нарушения нервов, поэтому следует обратить внимание, не нарушена ли чувствительность руки.
Вывих в локтевом суставе – локоть отставлен назад, рука согнута в локтевом суставе, сустав неподвижен.
Вывих пальцев – возникает боль, припухлость, деформация в области сустава. Функция пальца нарушена.
Неотложная помощь
Если больного невозможно в течение 6 часов доставить в лечебное учреждение, следует попытаться вправить вывих челюсти, пальцев, локтевого сустава, повторяющийся вывих плеча. При этом следует соблюдать осторожность, так как возможен и перелом кости.
Для обезболивания ввести внутримышечно 2 мл трамала, после чего через 15-20 минут вправить вывих. Вправляя вывих нижней челюсти (рис. 2) обернутые бинтом большие пальцы кладутся на коренные зубы. На нижнюю челюсть следует надавить вниз и произвести толчок назад. После вправления вывиха иммобилизацию не применяют. В течение нескольких дней после этого больному следует давать жидкую пищу, каши.
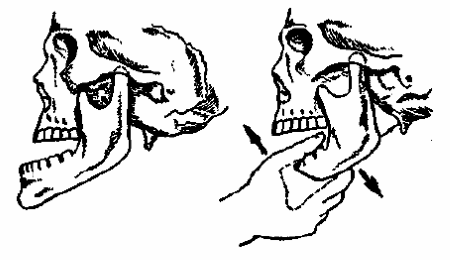
Вывих пальцев вправляется путем оттягивания, затем палец на несколько дней иммобилизуется.
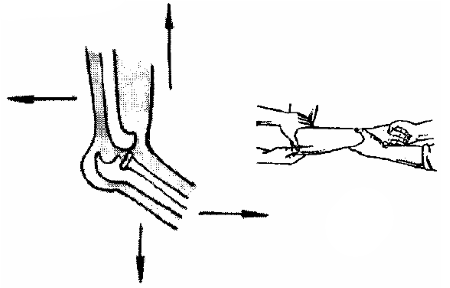
Вывих локтевого сустава (рис. 3) вправляется путем оттягивания предплечья вниз и вперед, а плеча вверх и назад. После вправления вывиха рука иммобилизуется на 1-2 недели.
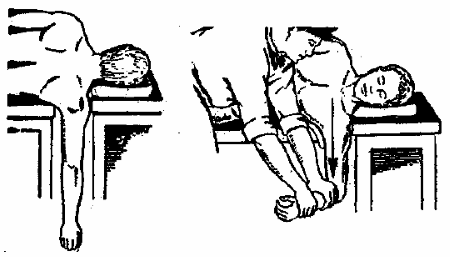
Привычный, повторяющийся вывих плеча (когда пострадавший знает о предыдущем вывихе данного сустава) можно попытаться вправить способом Джанелидзе (рис. 4). Больного укладывают на тот бок, где повреждена рука, рука должна свободно свисать в течение 20-30 минут, пока не устанут мышцы. Руку сгибают в локтевом суставе и, держа за предплечье, производят движение сначала кнаружи (от груди), затем внутрь (к груди). Во время этого вывих вправляется. После вправления вывиха руку на 5 суток иммобилизуют.
Если вывих вправить не удается, конечность иммобилизуется в принужденном положении, к месту вывиха прикладывается холод, даются обезболивающие средства. Больного отправляют в ближайший порт.
